공공병원 직원들의 신포괄수가제 참여 전후 인식변화
Changes in Public Hospital Employees’ Perceptions Following the Introduction of the New Diagnosis-Related Groups (DRG)-Based Payment System in the Republic of Korea
Article information
Trans Abstract
Purpose
The aim of this study was to investigate the changes in perception of the New Diagnosis-Related Group (DRG)-based payment system, make overall evaluation after participation, and examine opinions on further policy improvement among employees of a public hospital participating in the pilot project in Korea.
Methods
We investigated changes in perception of the New DRG-based payment system before and after participation in the pilot project using a qualitative research method. We conducted individual in-depth interviews with the management and healthcare professionals and Focus Group Interviews (FGIs) with the staff in the nursing and administrative departments.
Results
Before implementing the pilot project of the New DRG-based payment system, the management was in favor of participating in the pilot project, whereas the healthcare professionals were strongly opposed to participation in the pilot project, and the staff in the nursing and administrative departments were slightly opposed to participation. After implementing the pilot project, there were remarkable changes in the perception of the New DRG-based payment system among healthcare professionals and the administrative staff. Healthcare professionals’ perception was altered in a positive way, while the administrative staff’s perception of the system became negative.
Conclusion
There were no restrictions on clinical practice or deterioration of quality of care observed in association with the participation in the New DRG-based payment system. However, certain unintended consequences of the New DRG-based payment system may arise as well. Therefore, the government needs to examine the problems identified in this study to reflect on and improve the New DRG-based payment system for stable expansion.
Ⅰ. 서론
신포괄수가제는 2009년 4월 행위별수가제도 및 포괄수가제도 등 기존의 수가제도의 단점을 보완하기 위해 방안으로 시작되었다[1]. 도입 초기 국민건강보험공단 일산병원을 대상으로 시범사업을 시작하였다. 2011년 7월 일산병원 외에 3개 지역거점 공공병원(대구, 부산, 남원의료원)으로 시범사업을 확대 하였고, 2012년 7월 40개의 지역거점 공공병원 전체 기관으로 확대 하였다[2]. 2018년 8월에는 공공병원 중 보라매병원 및 사립대학병원까지 참여를 확대하여, 2021년 현재 총 98개 기관이 시범사업에 참여하고 있다[1].
신포괄수가제는 진주의료원 폐업 이후 ‘착한 적자’ 혹은 ‘공익적 적자’라고 불리는 공공의료기관의 적자를 보전하기 위한 대안으로도 활용되었다[3]. 그 효과로 상당수의 지방의료원이 신포괄수가제 시범사업에 참여 후 경상수지가 적자에서 흑자로 전환되었다[3]. 신포괄수가의 장점은 다음과 같다. 환자의 경우, 건강보험이 적용되지 않는 부분까지 보험이 적용 되어 입원 진료비에 대한 부담이 감소하고, 병원비를 예측할 수 있으며, 적정진료를 받을 수 있는 장점이 있고[1], 정부는 적정 진료를 유도하면서, 진료의 효율성과 건강보험의 보장성을 확대할 수 있으며[2], 의료기관은 재정적인 인센티브뿐만 아니라 행정처리 소요비용을 감소시켜 병원경영의 효율성을 증대시킬 수 있다[4,5]. 반면에 문제점도 존재한다. 신포괄수가제는 단일 상병의 급성기 치료에 대한 보상에 적합한 구조이기 때문에 복합질환자를 주로 보는 내과의 경우 적절한 보상을 받기 어렵다는 문제가 있다[6]. 이외에 별도 보상 항목으로 전이ㆍ과잉 진료, 실제보다 중증도가 높은 질병군으로 청구 등에 대한 우려도 존재한다[1].
신포괄수가제에 대한 논란은 다양한 연구로 이어졌다. 그러나 대부분의 연구가 신포괄수가제가 특정 의료분야에 미치는 영향에 대한 연구이거나 정책가산 조정에 관한 연구로 한정되어 있다[6-8]. 또한 특정 분야가 아닌 신포괄수가제 전반에 대한 병원 내 직군별 평가 및 인식에 대한 연구는 거의 이루어지지 않았다. 신포괄수가제와 같은 새로운 제도를 시행을 위해서는 의사뿐만 아니라 간호사 및 행정직의 업무협조가 필요하며, 이들의 관심과 참여 정도에 운영 결과가 달라질 수 있기 때문이다. 이에 이번 신포괄수가제 시범사업에 참여 중인 한 공공병원 직원들을 대상으로 신포괄수가제 참여 전ㆍ후 인식변화를 확인해보고자 하였다. 병원 경영진, 진료부, 간호부 및 행정부서 직원 등을 대상으로 신포괄수가제 시범사업 참여 전의 주관적인 인식, 참여 후 제도에 대한 평가 및 인식 변화, 현재 제도의 문제점과 정책적 개선방안은 무엇인지를 질적연구방법을 이용하여 조사하였다.
Ⅱ. 연구방법
현재 신포괄수가제 시범사업에 참여 중인 공공병원 한 곳의 주요 경영진과 실무부서 구성원의 신포괄수가제 참여 전후 인식변화를 조사하기 위해 질적연구방법 중 개별심층 면접(Individual In-depth Interview, IDI)와 포커스 그룹 인터뷰(Focus Group Interview, FGI) 방법을 이용하였다. IDI는 특정 분야나 주제에 대해 개인의 생각을 상세히 조사할 때 유용한 조사방법으로 의료관련 분야에서 널리 활용되고 있다[9]. IDI는 조사 대상자들이 특정한 장소에 한 번에 모여서 인터뷰를 진행하기 어렵거나 주제에 따라 집단적 토론이 부적합할 때 주로 사용된다. FGI는 특정 주제에 대해 알고 있으며, 프로그램 개발 및 평가를 위한 질적 데이터를 산출하기에 적합한 방법이다. FGI는 응답자 4-8명정도의 참여자를 대상으로 특정 주제에 대해 토론하는 방식으로 IDI와 달리 토론 중 공통점을 파악할 수 있고, 다양한 측면에서 정보를 파악하기에 적합한 방법이다[10-12].
이번 연구에서 경영진 및 임상 의사는 IDI 방법을 이용하였는데, 업무 특성상 한 자리에 모이기가 어렵고, 각 진료과별 신포괄수가제에 대한 입장 차이로 솔직한 의견 개진에 어려움이 있을 것으로 판단하였기 때문이다. 반면에 간호부 및 행정부서는 신포괄수가제에 대한 공통적 의견 취합, 문제점 및 개선점에 대한 다양한 측면에서의 아이디어 수집이 용이한 FGI 방법을 이용하였다.
이 연구는 서울특별시 보라매병원 기관연구윤리심의위원회의 승인을 받고 시행하였다(IRB No.30-2019-138).
1. 조사대상 및 방법
1) 개별심층면접(Individual In-depth Interview, IDI)
IDI 대상은 총 12명으로 주요 경영진 1명과 임상의사 11명이 참여하였다(Table 1). IDI 대상자 모집은 각 진료과에 요청하여 각 진료과를 대표할 수 있으며, 해당 진료과의 신포괄수가제에 대해 전반에 대해 파악하고 있는 사람을 추천 받아 선정하였다.
IDI 진행은 연구진 1인이 담당하여 진행하였다. 인터뷰를 진행한 연구진은 IDI와 FGI를 진행한 경험이 있는 있으며, 인터뷰 진행 전 한국갤럽의 질적연구 전문가와 논의를 통해 진행 방법 및 내용 등에 대해 최종 점검 과정을 거쳤다.
인터뷰는 병원 회의실에서 진행하였으며, 2020년 1월 16일부터 2월 12일까지 진행하였다. 인터뷰는 반구조화된 가이드라인(semi-structured guidelines)에 따라 진행하였다. 인터뷰는 평균 30분 정도 소요되었으며, 모든 인터뷰 내용은 녹취하였다.
2) 포커스 그룹 인터뷰(Focus Group Interview, FGI)
FGI는 2개의 그룹으로 나누어 시행하였으며, 참여자는 총 8명으로 그룹별 5명 이내로 구성하였다. 참여자 모집은 각 부서별로 각 부서를 대표할 수 있으며, 해당 부서의 신포괄수가제 진행 전반에 대해 파악하고 있는 사람을 추천 받아 선정하였다. 첫 번째 그룹은 간호부로 수간호사 이상 보직자 3명으로 구성하였다. 두 번째 그룹은 행정부서로 의무기록팀, EMR 개발팀, 의료정보팀, 보험심사팀 및 기획과 등 총 5명으로 구성하였다(Table 1). FGI는 병원 회의실에서 진행하였다. 간호부 FGI는 2020년 1월 16일에 진행하였고, 행정부서는 2020년 1월 14일에 진행하였다. FGI는 평균 1.5시간 진행하였고, 모든 내용은 녹취하였다.
2. 인터뷰 가이드라인 개발
IDI와 FGI의 가이드라인(semi-structured guidelines)은 문헌고찰 및 한국갤럽의 질적연구전문가와 연구진의 토론을 통해 개발하였다[2,4,5-8,11,14]. 가이드라인은 크게 4가지 내용으로 신포괄수가제 참여 전 인식, 참여 후 전반적 평가, 신포괄수가제 참여 후 인식 변화 및 신포괄수가제 개선 및 요청사항에 대해 조사하였다(Table 2).
3. 분석방법
IDI와 FGD를 통해 녹취된 모든 내용을 기록하였다. 데이터 분석을 위해서는 NVivo 12 소프트웨어를 사용하였다[15].
정확한 분석을 위해 다수의 질적연구 경험을 통해 훈련된 검토자(coder) 2인이 각각이 녹취과 기록 내용을 독립적으로 검토하였다[16-19]. 검토자들은 인터뷰 참석자의 진술 내용을 확인하여 체계적인 데이터 분석을 위해 사용하였다. 검토자 2인은 전체 내용을 읽고 중요한 내용에 강조 표시를 하였다. 참가자들이 반복적으로 설명하는 중요한 콘텐츠나 특정 주제를 식별하기 위해 메모를 작성하고, 주제별로 다른 색상으로 강조 표시를 한 다음 중요한 인용문을 분류하고 주제별로 분류하였다. 이 과정을 통해 검토자 2인이 분류한 결과를 비교하였다.
검토자 2인이 강조 표시한 내용을 중심으로 코딩 작업을 실시한 후 테마는 참가자의 인식 변화를 비교하였다. 콘텐츠 분석의 이러한 반복 프로세스는 안정성 향상을 위해 검토자 2인에 의해 코딩 된 콘텐츠의 핵심 테마를 계속 추가하고 병합하였다. 또한 연구팀은 코딩 된 주제를 검토하고 핵심 연구 결과를 완성하기 위해 연구자와 검토자간의 합의를 도출하기 위해 논의 과정을 거쳤다.
IDI와 FGI 분석 결과는 참가자들이 참여한 병원 회의를 통해 공유하였으며, 참가자들의 피드백을 받았다.
Ⅲ. 연구결과
신포괄수가제에 대한 4개의 대주제에 대해 개별심층면접과 포커스 그룹 인터뷰를 통해 공통 주제어를 도출할 수 있었다.
1. 신포괄수가제 참여 전 인식
경영진은 신포괄수가제 참여에 대해 적극 찬성하였고, 의료진은 다수가 반대, 간호부 및 행정부서는 약간 반대하는 것으로 나타났다. 신포괄수가제 참여에 대한 찬반에 대한 이유는 다음과 같았다.
경영진은 ‘공공병원으로서 선도적 역할’과 ‘병원 경영 및 수익 개선’에 대한 기대로 찬성하였으나 의료진은 포괄수가제의 진료 행위 제한이나 의료 질 저하, 수익성 악화 등 부정적인 측면이 신포괄수가제에서도 발생할 것을 우려하여 반대하는 것으로 나타났다. 간호부와 행정부서의 경우 새로운 업무 발생으로 인한 부담감을 우려로 반대하는 것으로 나타났으나 이 제도에 대한 저항감은 의료진보다 크지는 않았다(Figure 1).
참가자 7 당연히 부정적이었죠. 처음에 포괄수가제 시범사업 했던 과 선생님이 힘들어 한다는 소리를 들어서 부정적이었어요. 치료를 다양하게 못한다, 환자에 맞춰서 좋은 걸 써야 되는데, 총 금액이 묶이다 보니까 가장 저렴한 재료를 써야 된다. 시술 중에 문제가 생기더라도 거기에 대한 추가적인 수가를 받지 못한다, 가장 기본적인 걸 쓰더라도 원가 보전도 어려운 수준이다.
참가자 14 병원에서 이것을 하는 것이 굉장한 이익이라는 것, 필요한 거구나 그런 건 없고, 협조해야겠다 생각은 했는데, 이게 실제 간호사 업무와 어떤 연관이 있을지, 그때는 상상이 안 됐고요. 막연히 새로 일을 하기 때문에 뭔가 일이 떨어지겠지, 그런 생각을 했던 것 같고요.
참가자 19 저희는 실무 부서잖아요. 그걸로 인해서 변화되고 복잡하고 하니까 그런 것에 대한 거부감이 있는 거지, 제도 자체, 지불제도 개념으로 어떻다고 판단하지는 않았던 것 같아요.
참가자 16 업무가 너무 많이 늘어날 것 같은 걱정이 있었어요. 의사의 기록 작성을 더 적극적으로 반영을 해야하고, 의사하고 트러블을 어떻게 해결해야 될 건지에 대한 걱정이 막연하게 있어서 솔직히 속으로는 조금 더 늦춰졌으면 좋겠다는 생각을 했었네요.
2. 신포괄수가제 참여 후 전반적 평가
신포괄수가제 참여 후 전반적 평가는 병원 및 환자 측면과 업무 측면으로 나누어 분석하였다.
1) 병원 및 환자 측면
신포괄수가제 참여 후 병원 전체의 수익 증가, 의료 질 향상, 환자의 진료비 감소 효과에 대해 긍정적으로 평가하였고, 재정 안정성 확대, 의료 질 향상, 환자 진료비 감소 측면에서 제도의 시행 취지나 목적에 대해서 대체적으로 공감하고 지지하는 것으로 나타났다. 그러나 정신건강의학과, 재활의학과 등 일부 진료과목은 신포괄수가제 시행 후 수익이 오히려 감소한 것으로 나타났다(Figure 2).
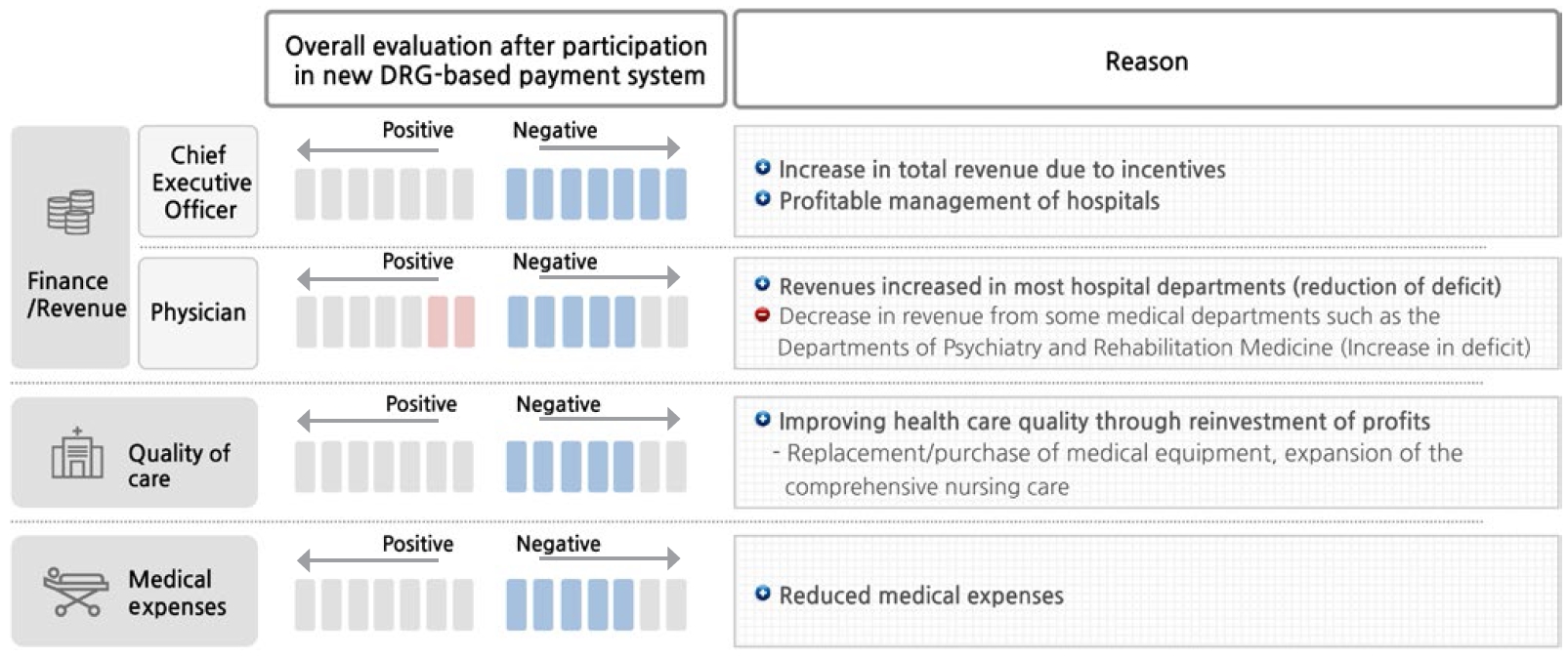
Overall evaluation after participation in the new DRG-based payment system (perspective of hospital and patient).
참가자 1 Fee-for-Service 때랑 차이가 나는 게 인센티브가 있어요. 그 인센티브만큼이 이익이 되더라고요. 인센티브를 합해서 만약에 기관 보상을 하게 되면 입원 부분 적자폭이 크게 줄어듭니다. 거의 원가보상에 근접하더라고요.
참가자 4 10% 정도 나빠졌는데요. 여러 가지 이유가 있는데, 하나는 정신과는 진단체계가 너무 단순하게 돼 있어요. 수가가 4개로 분류되고요. 나이가 적고 정신병이 있으면 많이 받고, 정신병이 없으면 적게 받고. 나이가 많으면 확 낮아지는, 왜 그렇게 만들었는지 모르겠는데, 나이라는 게 중요하게 수가에 좌우가 되게 돼 있습니다.
참가자 10 계속 마이너스입니다. 지금까지 19년도 1/4분기 환자를 분석을 해 봤어요. 사람들은 많이 보면 볼수록 계속 손해를 보는 거죠.
2) 업무 측면
신포괄수가제 참여 후 의사와 간호사의 업무 증가는 크지 않았으나 행정부서의 경우에는 신포괄수가제 참여로 인한 신규 업무가 증가된 것으로 나타났다. 의무기록팀, EMR 기록팀은 기존 업무에 신포괄수가제로 인한 신규 업무가 추가로 업무 과중 현상이 발생하였다. 보험심사팀은 심사 업무는 축소되었으나 신포괄수가제 관련 추가 자료 작업의 증가로 전체적으로는 업무가 증가된 것으로 나타났다(Figure 3).
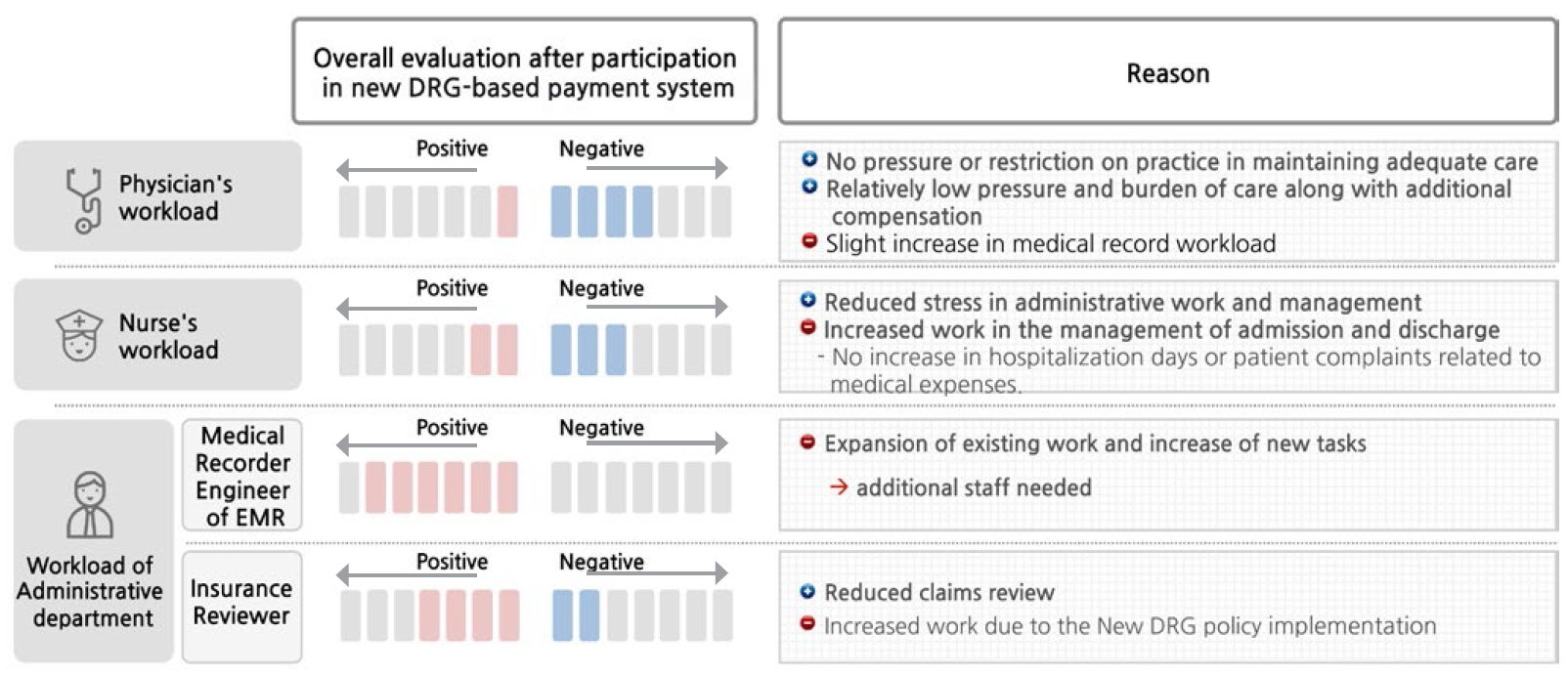
Overall evaluation after participation in the new DRG-based payment system (perspective of workload).
참가자 16 엄청 늘었죠. 제일 중요한 건 진단확정을 아침 10시 반까지 하잖아요. 진단 확정을 아침 10시 반까지 하려면 재원 중에 재원기록 봐서 미비 기록이 있는지? 진단을 뭘로 확정할지? 검사 결과가 나와야 확정이 되잖아요. 그런 걸 미리 의사선생님이랑 통화를 해야 하는데, 전공의 80시간 근무, 우리 병원은 전공의 로테이션 되는 병원이거든요.
참가자 19 저희가 인력이 한 명 더 늘었잖아요. 그걸로 업무를 배분하고 있고, 줄었다고 볼 수 없죠. 아까처럼 이신을 하는 게 건수가 줄었다고 하더라도 전산개발이 되면 좋은데, 이신은 옛날 하던 대로 하고, 포털 가서, 원주로 갔잖아요. 종이로 해서 보낼 수 없으니까 다 포털에 해야 되거든요. 웹으로. 근데 웹으로 해야 되고. 원내는 원내대로를 이중작업을 계속 하고 있어요.
3. 신포괄수가제 참여 후 인식 변화
1) 병원수익
신포괄수가제 참여 후 병원 전체 수익은 인센티브의 영향으로 크게 증가한 것으로 나타났으며, 정부가 약속한 보상이 명확한 제도는 ‘신포괄수가제’가 유일하다고 평가하였다. 그러나 향후 정부에서 기본 수가를 조정하고 인센티브를 낮추는 방향으로 제도 운영을 예상하고 있어, 인센티브 감소에 따른 병원 수익 감소를 우려하는 의견도 많았다.
진료과별로는 혈액종양내과, 산부인과 및 정형외과는 기존 수익 대비 증가 폭이 큰 반면에 정신건강의학과 및 재활의학과는 기존대비 수익이 오히려 악화된 것으로 나타났다(Figure 4).
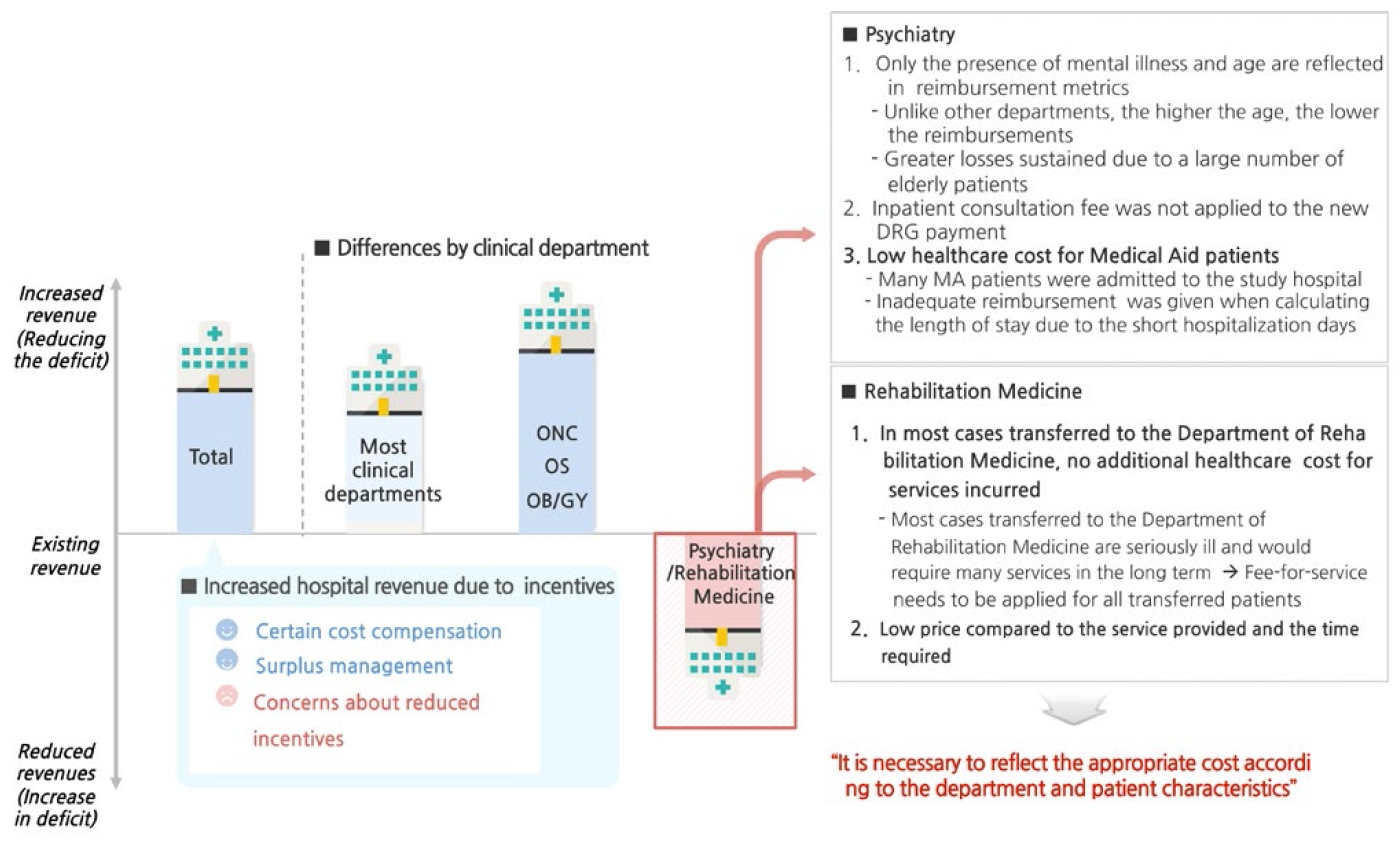
Changes in perception after participation in the new DRG-based payment system (Perspective of hospital revenue).
참가자 1 기관에서는 최초로 원가에 근접한 보상을 보험 부분에서, 급여 부분에서 받을 수 있었다는 게 큰 의미가 있었고요. 정형외과가 굉장히 만성적자였거든요. 거기 보면 항상 일도 많이 하고, 투입된 인력도 많고. 수가가 낮아서 정형외과는 항상 적자예요. 지금은 약간 적자로 바뀌었더라고요.. 재활, 정신과. 그 두 개 과는 혜택을 하나도 못 보거나 더 나빠진 것 같아요. 산부인과도 좋아졌어요. 나머지 과는 평균적으로 병원이 들어온 것만큼 좋아진 것 같아요.
참가자 19 행위별 대비해서 차익인 거잖아요. 1년간 000억 나왔어요.
2) 의료 질
일반적으로 의료의 질 관리는 구조(Structure), 과정(Process) 및 결과(Outcome) 등 3가지 측면으로 구분할 수 있다. 구조적인 측면에서는 의료서비스 제공에 대한 구조적 여건이 갖추어진 정도, 과정은 진료과정의 적정성, 마지막으로 치료 결과이다. 의료의 질 관리 측면 중 신포괄수가제 참여 후 향상된 부분은 구조적 측면이다. 신포괄수가제 참여로 발생한 수익을 통해 장비 교체 및 구입, 의료 정보 분야 투자, 간호간병 서비스 확대 등에 재투자를 함으로써 구조적 의료 질 향상의 기반을 마련할 수 있게 되었다는 의견이 공통적으로 나타났다. 또한 신포괄수가제를 통한 수익의 재투자로 의료의 질 안정성을 확보할 수 있게 되었다고 평가하였다.
참가자 20 신포괄 참여를 하면서 경영여건이 전보다는 좋아졌다 보니까 재투자. 노후된 장비를 교체한다거나 재투자를 해서 의료 질을 올릴 수 있는 여건이 마련이되는 거죠.
참가자 1 의료의 질은 2년 전에 비해서는 좋아졌는데, 계속해서 신 의료기기도 도입하고 있었고, 또 인력 충원도 필요한 부분을 계속 하고 있어서 좋아진 거예요. 그게 전혀 방해받지 않았고, 오히려 추가 재원이 들어온 거잖아요. 그걸 장비도 좀 사고, 의료 정보 쪽에도 투자하고. 교수도 더 뽑고 의료 질은 도움이 된 거예요.
3) 진료 행태
신포괄수가제 참여 시 과소진료와 같은 진료 행위의 제약을 우려하였으나, 기존에 표준진료지침에 따른 진료 행태는 변화가 없었던 것으로 나타났다. 기존에 포괄수가제가 적용 중이었던 이비인후과, 산부인과, 외과 및 안과 등의 진료과에서도 진료행위에 대한 제약 없이 진료를 시행할 수 있었던 것으로 나타났다. 또한 고가 투약/검사/장비 사용의 부담감은 여전히 일부 있었으나 진료 행위의 제약이 발생하지 않은 것으로 나타났다.
참가자 10 저희는 바뀐 건 없어요. 사실 과의 정책을 바꿔야 되나, 그랬는데, 그럴 필요까지는 없다고 해서 유지하고 있거든요. 계속 그 상태로 유지예요.
참가자 5 우리는 하던 대로. 돈 관련된 건 병원 행정팀에서 하는 거고, 우리는 하던 대로.
참가자 11 옛날 포괄수가 했을 때도 진료 행태 안 바꿨어요. 지금도 똑같죠. 경영진 압박이나 권장도 없죠.
4) 업무량
의사와 간호사의 경우 신포괄수가제 시행 이후 일부 업무에 대한 증가는 발생하였지만 부담이 크지 않은 것으로 나타났다. 의사의 경우 행정적으로 의무기록 작성 업무가 다소 증가하였고, 간호사는 엄격한 입원/퇴원/외박 관리, 단기 입원 증가에 따른 관리 업무가 다소 증가한 것으로 나타났다. 반면, 간호사의 경우 제도 시행 이후 심사 업무 축소로 약재 관리, 재정산 업무는 감소하였고, 지속적인 EMR 프로그램 개선과 가퇴원 제도 활용 등으로 초기의 업무 혼선은 해소된 것으로 나타났다.
행정 부서 중 보험심사팀은 신포괄수가제 시행 이후 심사 업무는 감소하였으나, 건강보험심사평가원 제출 자료 작업 등이 추가로 업무량이 다소 증가한 것으로 나타났다. 의무 기록팀은 의무기록 미비 확인 및 주 진단에 대한 의료진과의 협의 업무가 크게 증가하였고, EMR 개발팀은 신포괄수가제에 따른 시스템 개발 및 운영으로 업무가 크게 증가한 것으로 나타났다. 그 외 타 기관의 문의/요청사항에 대응하는 업무가 추가로 증가한 것으로 나타났다(Figure 5).

Changes in perception after participation in the new DRG-based payment system (perspective of workload)
참가자 9 심평원이 요구하니까 심사팀, 기록팀 요구하고, 그걸 임상 의사가 똑같은 내용이 있는 걸 다시 적어야 되는 부분. 중복해서 몇 개를 저희가 자료를, 통째로 자료를 보내고, 요약본도 저희가 해야 돼요.
참가자 15 초반에는 진단명 확정이라든가 꼬이는 부분이 있어서 12시, 12시 반 되도록 환자가 못 가니까 환자는 환자대로 컴플레인을 하고, 간호사는 간호사대로 환자를 오랜 시간 데리고 있어야 되고, 다음 환자는 기다리고, 그런 문제가 초반에는 많았어요. 지금은 EMR 프로그램을 개선을 해서 의무기록 위약정에서 확정에서 걸렸는지 이런 것들을 시스템을 개선하고 저희도 적응을 해서 퇴원이나 이런 것 관련해서는 크게 업무량이 부담스러운 건 적어졌고요.
참가자 19 삭감도 없고. 삭감에 따른 이의신청 들어가고, 부제기할 거냐, 심판청구 할 거냐 하는 그 다음 절차들이 확 줄었죠. 수가산출자료를 반기마다 내야 된다든가, 의료재 점검표도 내야 되고, 청구 때마다 5일 이내에 3종 서식을 보내야 한다거나 그 외 수반되는 업무들이 많이 늘어났죠.
참가자 17 그 전에는 자료를 반기에 내는 거 없었고, 총괄 청구도 없었고. 퇴원 청구에 맞게 형식을 바꿔야 되는 것도 없었고, 결국 신포괄 하면서 추가적으로 다 늘어났어요.
5) 환자의 진료비
신포괄수가제에 참여로 환자의 진료비 부담은 감소한 것으로 나타났다. 신포괄수가제에 포함되는 진료가 확대되면서 비급여 항목이 감소가 환자 진료비 감소에 중요한 기여를 한 것으로 나타났다. 그 외 신포괄수가제 시행으로 인해 동일한 진료가 외래보다 입원 시 더 저렴해지는 경우도 있으며, 합병증/기저질환 진료의 경우 진단 분리가 불가해 각 진단별 개별적으로 진료를 받을 때보다 진료비가 대폭 감소되는 경우가 있는 것으로 나타났다.
참가자 19 비급여 비율 자체가 신포괄 하면서 절반 이하로 줄어들면서 비급여가 줄어들어버리니까 많은 부분이 포괄로 들어가면서 환자 부담이 없어지니까 봤을 때 건당 환자 개인당 에피소드, 입원 한 건당 따지면 12~13만원 정도 수준으로 환자 진료비 본인 부담이 줄어드는 것 같아요.
참가자 1 어떤 것들은 가령 다른 병원에서는 고가 약인데 여기서 어떻게 하다 보니까 포괄에 들어가는 거예요. 그러니까 환자 부담이 확 줄겠죠. 고가 약인데, 거기 가면 싸게 받을 수 있다더라, 해서 전국의 환자가 모이는 그런 현상도 있겠죠.
참석자 19 신포괄은 입원 건당이기 때문에 분리를 하면 안 돼요. 예전에는 어떤 환자가 입원을 했는데 정형외과 문제로 입원했지만 이 환자가 기저질환으로 암을 가지고 있잖아요. 암 질환을 가지고 있다면 분리를 했단 말이에요. 환자부담 20%, 암은 5%로 갔는데, 분리를 안하니까 하나로 묶어서 얘는 다 5%가 돼 버려요.
6) 공공병원으로서의 역할 강화
신포괄수가제를 참여는 공공병원으로서 정부의 정책 및 제도 개선에 긍정적인 역할을 하고 있다고 인식하는 것으로 나타났다. 적정 진료에 따른 원가 정보를 제공하여 적정 수가 설정 및 지불 모형 개발에 기여하고, 원내 시스템 개발 및 운영은 타 참여 기관의 모범ㆍ벤치마킹 대상이 되는 등의 교육적 역할을 수행하는 것으로 나타났다. 또한, 다양한 진료 사례를 통해 기존에 파악하지 못했던 제도의 영향이나 추후 발생할 수 있는 부작용 등에 대한 파악이 가능해져 제도 개선 및 안정적 운영에 긍정적 기여를 하고 있다고 인식하는 것으로 나타났다.
참가자 1 정확한 원가 계산이나 정확한 적정 진료 패턴대로 보상을 받을 수 있게 제도를 만들어 놔야 되잖아요. 원칙대로 하고, 환자 측면에서 안전하고 더 좋은 방향으로 가서 그만큼의 보상을 받을 수 있는 지불 제도를 만들어야 하니까, 인위적으로 환자를 불편하게 하거나 의료 질 떨어트려서 수가를 많이 발생시키는 방향으로 간다면 굉장히 제도가 위험하잖아요. 그건 막아야 되고, 저희 병원이 표준을 제시할 수 있어야 된다는 거죠. 앞으로 신포괄수가가 정부 입장에서 성공이 되느냐 안 되느냐는 원가에 충실한 수가로 어느 정도까지 근접해서 지향하느냐가 의료계를 설득할 수 있느냐, 못하느냐, 신뢰를 했다가 깨질 수도 있고, 신뢰를 못하던 사람도 다 신뢰할 수 있는 게 핵심이라서, 그 부분에 000병원이 역할을 크게 해야 되지 않을까?
참가자 18 저희 같은 경우는 공단 oo병원 다음으로 교육도 시켰잖아요. 병원 대상 해서 신포괄 가입하시겠다는 병원 대상으로 오셔서 강의도 하셨잖아요. 그런 부분들도 일종의 기여도라고 해야 하나. 반영이 되면 좋겠어요.
4. 신포괄수가제 개선 및 요청사항
1) 경영진 및 행정부서
구성원들은 공통적으로 현재 신포괄수가제의 인센티브 지속 여부에 대해 우려하고 있었으며, 향후 기본 수가를 조정하고 인센티브를 낮추는 정부의 운영 방향에 따라 병원 수익 감소 시 대책이 필요하다는 의견이 공통적이었다. 임상 교수 중 일부는 환자 진료 시 활용을 위해 포괄 검사ㆍ진료에 대한 정보 공유 및 현재 과별 운영 상황에 대한 피드백이나 지침이 있으면 좋겠다는 의견도 있었다. 임상 교수 및 실무진들은 신포괄수가제 시행으로 증가한 수익을 실무부서의 업무 과중 해결 및 의료 질 향상에 적극 투자해줄 것을 기대하는 것으로 나타났다.
참석자 20 결국은 그게 지금 하고 있는 인센티브 제도가 언제까지 유지가 될지에 대한 관건인 거고, 실질적으로 신포괄은 수가 올라가는 게 수가 인상분만큼만 올라가잖아요.
참석자 19 사실은 흑자인 게 우리가 인센티브를 받아서 그런 거잖아요. 그 인센티브라는 게 언제까지 유지되는 건가요?
참석자 15 인센티브가 언제까지 갈까? 인센티브가 끝나면 그때도 수익 낸다고 말할 수 있을까? 그런 걱정이 있더라고요.
참석자 2 우려사항 중 하나는 인센티브라는 게 지금은 저희가 모델이고, 초기고 그러니까 주는 건데, 사실 평생 줄 수 없을 것 같거든요.
2) 정부
신포괄수가제가 새로운 지불제도로 정착하기 위해서는 무엇보다 적절한 모델 형성이 필요하다는 의견이 많았다. 적정 진료 병원을 원가 기준 병원으로 선정해 검토할 필요가 있으며, 과별로는 진료 난이도나 중증도 등에 따른 적절한 수가 반영이 필요하다는 의견이 있었다. 현재 시범사업의 지속 기간 등이 명확하지 않으므로, 추후 병원의 대처방안 마련을 위해 현황 및 향후 계획ㆍ방향성에 대한 공유가 필요하다는 의견이 있었다.
신포괄수가제가 그 동안의 정부 추진 사업 중 유일하게 원가를 보상해주고, 약속한 보상 내용을 이행하는 제도로 평가 받고 있기 때문에 지속적으로 병원과의 신뢰관계를 구축하는 것이 제도 정착에 필요할 것으로 보인다.
참가자 8 현재 좋은 방향 쪽으로, 지금 시범사업 하는 걸로 해서 바람직한 모델이 형성이 돼서 그걸로 해서 서로 윈윈할 수 있으면 가장 좋은데, 이 시범사업으로 인해서 한쪽만 윈하는 쪽으로 가게 되면 분명히 또 서로 이해관계나 트러블이 생길 수 있을 것 같다는 거죠.
참가자 9 지금 각 병원이나 일선에서 하는 것들을 충분히 반영을 해서 계속 모디파이가 돼야 서로 나은 모델을 만들 수 있을 것 같고, 그래야 정치적 가능성이 있을 것 같다는 생각이 들고요. 예상보다는 많은 협의체들이 있고, 각 병원에서 하는 것들도 많이 반영이 되는 것 같기는 하지만 서로 계속 노력을 해야 될 거라고 생각해요.
참가자 12 향후 어떻게 될 건지 시뮬레이션 해 봐야 될거고, 시뮬레이션 했을 때 정말 진료가 괜찮은지 그런 것들을 봐야 될 것 같아요
참가자 1 어떻게 보니까 이게 잘 정착이 되는 게 정부가 오래 준비해서 그런 것 같아요. 옛날에 항상 정부가 얘기한 거랑 약속이 안 지켜진 게 대부분이 급조해서 제도 만들고, 그 다음에 2~3년 운영해 보다가 안 되니까 다시 확 수가를 깎는다든지, 그러면 그렇지, 이랬던 것 같은데, 이건 10년 이상 준비를 하고 있잖아요. 너무 급격한 확대보다 오히려 계속해서 신뢰를 쌓을 수 있는 게 나을 것 같아요.
Ⅳ. 고찰
이번 연구는 한 공공병원의 신포괄수가제 시범사업 참여 전의 주관적인 인식, 참여 후 제도에 대한 평가 및 인식 변화, 현재 제도의 문제점과 정책적 개선방안에 대하여 경영진, 임상 의사, 간호부 및 행정부서 등의 직원을 대상으로 시행하였다. 연구결과 연구대상의 대부분이 신포괄수가제 참여 후 인식이 긍정적으로 변화된 것으로 나타났다.
신포괄수가제 시범사업 참여 전 경영진은 시범사업 참여에 적극 찬성한 반면 의료진의 반대가 가장 심했고, 간호부 및 행정부서는 약간 반대하였다. 경영진이 신포괄수가제 참여에 적극 찬성한 이유는 적정 진료 및 수가 기준을 제시할 수 있는 기회가 될 수 있으며, 진료비 부담 완화, 인센티브를 통한 병원 경영 및 수익 개선이 가능할 것으로 판단하였기 때문이다. 반면에 신포괄수가제 연구들에서 제기되고 있는 내과계 질환과 같이 복합질환의 진료나 새로운 진단기술이나 치료약물 적용의 제약으로 인한 의료의 질 저하 문제에 대해서는 우려하였다[6,13]. 그러나 신포괄수가제 참여한 결과 인센티브로 인해 병원 전체 수익의 증가되었고, 증가된 수익을 의료기기 교체 및 구입, 간호간병서비스 확대 등으로 재투자함으로써 오히려 의료의 질을 향상시킬 수 있는 토대를 마련하였다고 평가하는 것으로 나타나 신포괄수가제에 대한 선행 연구와 비교하여 긍정적으로 평가하는 것으로 나타났다[20,21]. 하지만 신포괄수가제 시범사업에 참여한 모든 병원에서 이 같은 긍정적인 변화가 나타나지는 않을 가능성도 있다. 이번 연구 대상인 공공병원의 경우 비슷한 규모의 민간 병원보다 진료비가 낮았기 때문에 신포괄수가제 참여로 인한 병원 수익이 크게 증가했을 가능성이 높다. 따라서 신포괄수가제로 인한 긍정적인 영향에 대한 전반적인 평가를 위해서는 향후 민간병원을 대상으로 추가 연구가 필요하다.
신포괄수가제에 대해 가장 많이 우려했던 의료진은 기존의 포괄수가제에서의 진료행위 제한, 가격 제한 정책 등의 영향이 컸던 것으로 나타났다. 그러나 신포괄수가제 참여 후 의료진의 인식도 긍정적으로 변화되었다는 것에 주목할 필요가 있다. 이러한 인식변화를 이끌어 낸 주요 요인은 신포괄수가제 참여 후에 진료행위 제한이 발생하지 않았고, 고가의 수술과 시술, 약제 및 치료 재료에 행위별 보상이 가능했다는 것이다. 또한 신포괄수가제 참여 후 대부분의 진료과에서 적자 폭이 감소하거나 수익이 증가 하였다는 점이다. 반면에 신포괄수가제 참여 후 정신건강의학과와 재활의학과는 수익이 감소하는 현상이 발생하며 이 제도에 대한 인식이 부정적으로 변화된 것을 확인할 수 있었다. 수익이 감소한 이유는 정신건강의학과와 재활의학과의 수가 설계의 문제에서 비롯된 것이라고 하였다. 정신건강의학과의 경우 정신병 유무와 연령에 따른 단순한 수가체계를 적용하여 적자 폭이 증가하였다. 정신건강의학과의 경우 비용 측면에서 4개의 카테고리로 분류되어 있는데, 4개의 카테고리는 ‘정신병이 있다’, ‘정신병이 없다’, ‘나이가 많다’, ‘나이가 적다’로 분류되어 있어, 나이가 적고 정신병이 있는 경우 진료비가 높고, 정신병이 없고, 나이가 많으면 진료비가 낮게 책정되어 있다. 타 진료과의 경우 연령이 높아지면 동반상병이 증가하여 수가가 높아지게 설계되어 있는 반면에 정신건강의학과는 연령이라는 변수가 오히려 수가를 낮추는 요인이 되었기 때문이다. 특히, 치매 환자를 대상으로 하는 경우 신포괄수가제를 참여 후 수가가 낮아지는 현상이 발생한 것이다. 재활의학과는 뇌질환으로 인한 재활이 필요하여 전과되는 30여개의 진단명에 해당하는 환자는 행위별수가제를 적용하고 그 외에 진단명으로 전과된 환자의 경우에는 퇴원 시까지 신포괄수가제를 적용하기 때문에 적자가 발생하는 것으로 판단된다. 또한 현재 시범사업에서 정신건강의학과와 재활의학과 환자의 경우 입원기간이 길어야 수익이 증가할 수 있는데, 연구대상 공공병원은 급성기 치료가 끝나면 타 병원으로 전원하고 있어 입원기간이 길지 않았기 때문이다. 따라서 진료과 및 환자의 특성에 맞는 수가구조의 설계가 필요하다.
간호사는 신포괄수가제 참여 전보다 참여 후 긍정적으로 인식이 변화 되었으나 변화의 폭은 크지 않았다고 하였다. 이러한 결과는 포괄수가제도에 대한 요양병원 간호사를 대상으로 시행한 연구 결과와 유사하였다[22]. 신포괄수가제 참여 후 간호사들의 인식이 긍정적으로 변화된 이유는 행정 처리 및 관리에 대한 스트레스가 감소하였기 때문으로 분석된다. 또한 단기 입원에 따른 입ㆍ퇴원 환자 관리 업무는 증가되었지만, 참여 전에 우려했던 입원 일수 증가와 진료비 관련 환자 민원이 발생하지 않았다는 측면에서 긍정적으로 평가하는 것으로 나타났다. 반면에 의무기록팀, EMR 개발팀, 보험심사팀 등은 참여 후 부정적으로 인식이 변화되었다. 인식 변화의 주된 요인은 업무량 증가인 것으로 판단된다. 의무기록팀은 진단명, 진단 근거 등 의무기록 중 미비한 내용 확인, 주진단에 대한 의료진과의 협의 업무 등이 증가되었다고 하였다. EMR 개발팀은 신포괄수가제 관련 전산 개발 및 운영을 위한 작업과 건강보험심사평가원 자료 제출과 관련된 업무가 증가 및 신포괄수가제 신규 참여기관으로부터의 문의 및 요청사항에 대응하는 업무까지 발생하여 추가적인 업무가 상당히 증가하였다고 하였다. 보험심사팀은 건강보험심사평가원 자료 제출 관련 업무가 증가하였다고 하였다. 신포괄수가제 참여 후 관련 업무는 증가하였으나 추가 인력 충원이 이루이지지 않아 업무에 대한 부담감이 증가하였고, 이로 인해 부정적으로 인식이 변화된 것으로 판단된다. 따라서 경영진은 신포괄수가제 관련 행정 실무부서에 대한 인원보충의 필요성을 검토할 필요가 있다.
이번 연구를 통해 신포괄수가제의 문제점도 확인할 수 있었다. 첫째, 동일한 진료가 외래보다 입원 시 더 저렴한 현상이 나타났다. 또한 합병증과 기저질환진료의 경우 진단 분리가 불가능하여 진단별, 개별적으로 진료를 받을 때보다 진료비가 대폭 감소하는 현상이 나타났다. 이러한 현상이 지속될 경우 환자의 악용 사례가 발생 할 수 있어 이에 대한 개선이 필요하다. 그럼에도 불구하고 이번 연구 참여자들은 신포괄수가제에 대해 정부가 약속한 보상이 이루어진 유일한 사업이라고 긍정적으로 평가하였다.
이번 연구를 통해 신포괄수가제에 대한 긍정적인 측면을 확인할 수 있었지만 여전히 문제점이 존재함을 확인하였다. 이에 신포괄수가제의 효율적 운영을 위해서는 첫째, 진료과의 특성을 반영한 수가 체계로의 개선이 필요하다. 특히 이번 연구를 통해 확인된 정신건강의하과와 재활의학과 이외에도 유사한 문제가 발생하고 있는지에 대한 추가적인 필요하다. 둘째, 현재 신포괄수가제의 외래와 입원 진료비의 수가 구조에 대한 재검토가 필요하다. 셋째, 신포괄수가제 참여 병원의 원가 정보 분석을 통한 적정 원가 기준 마련이 필요하다. 넷째, 신포괄수가제의 효율성 평가가 필요하다. 이를 통해 신포괄수가제도의 다양한 측면에서 발생하는 문제를 지속적으로 파악하여 개선해 나갈 필요가 있다.
신포괄수가제의 안정적 운영과 확대를 위해서는 참여 기관 직원들의 인식이 무엇보다 중요하다. 이번 연구를 통해서 신포괄수가제 참여에 대한 직원들의 인식을 파악할 수 있었고, 신포괄수가제가 나아가야 할 방향성 및 개선을 위한 근거를 마련할 수 있었다는 데 그 의의가 있다.
Notes
Funding
This research was supported by a clinical research grant-in-aid from the Seoul Metropolitan Government-Seoul National University Boramae Medical Center (04-2019-04).
Conflict of Interest
None


