|
 |
- Search
| Qual Improv Health Care > Volume 27(2); 2021 > Article |
|
Abstract
Purpose
This study aims to examine the quality of tuberculosis (TB) care after the 1st to 3rd national quality assessment (QA) program for TB healthcare service in Korea was conducted.
Methods
We analyzed Health Insurance Review & Assessment Service (HIRA) claims data of new TB patients during the period of January to June from 2018-2020. The new TB patients were defined as TB patients reported to Korea Centers for Disease Control and Prevention Agency (KCDA). The unit of analysis was the patient. Chi-square tests were used to analyze the differences in indicator value according to the types of medical facilities. The QA indicators of TB care were divided into 3 areas consisting of the following 7 quality indicators: 4 indicators of diagnosis test (the rate of acid-fast bacilli smear, the rate of acid-fast bacilli culture, the rate of Mycobacterium tuberculosis-polymerase chain reaction, drug susceptibility test), 1 compliance of treatment guideline, and 2 indicators of care management of TB patients (encounter rate, day of therapy).
Results
The QA program for TB care was conducted among 8,246 patients from 534 facilities in 2020. The value of the 7 quality indicators was shown to increase as a result of the QA program. The indicators of the diagnostic test were all higher than 95%, with the exception of the drug susceptibility test which was 84.8%. Both indicators for care management of TB patients were 88.5%.
결핵(tuberculosis, TB)은 결핵균(Mycobacterium tuberculosis)이 원인균인 질환으로, 결핵환자가 기침, 재채기 등을 할 때 공기 중으로 배출되는 비말핵 속에 존재하는 결핵균의 공기매개전파에 의해 발병하는 감염병이다[1,2], 결핵은 여전히 전세계적으로 10대 주요 사인 중 하나로 단일 감염질환으로는 제1의 사망 원인이며 질병부담이 큰 질환이다. 2019년 한 해 약 1,000만 명(인구 10만 명당 130명)의 새로운 결핵 환자가 발생하였고, 결핵으로 인한 전세계 사망자수는 약 142만명에 이른다[2]. 특히 세계보건기구(World Health Organization, WHO)는 결핵치료에 중요한 약제인 리팜핀 내성 결핵은 48만명 정도이고, 그 중 80%는 이소니아지드에 함께 내성이 있는 다제내성결핵으로 추정한다[2].
우리나라의 결핵 발생률은 2019년 인구 10만 명당 59명으로 215개 국가 중 87위였고, 사망률은 인구 10만 명당 4.0명으로 102위였다[2]. 그러나, 경제협력개발기구(Organisation for Economic Cooperation and Development, OECD) 36개국 회원국 중 한국의 결핵발생률은 인구 10만명당 59명으로 가장 높고, 사망률은 4명으로 리투아니아에 이어 2번째로 높은 실정이다(회원국 평균 발생률 10만명당 11명, 사망률 0.9명)[2,3].
결핵예방 방법은 결핵이 발병하는 것을 차단하는 발병 예방과 결핵균이 전파되는 것을 차단하는 감염 예방으로 나눌 수 있다. 결핵발병 예방방법으로는 Bacille-CalmeteGuerin (BCG) 백신과 잠복결핵감염 검진과 치료가 있다. 감염예방 방법은 결핵환자를 조기에 진단하고 치료함으로써 결핵균의 전염원을 제거하고, 결핵균 전파를 차단하는 것이다[4]. 결핵은 초기치료의 성공이 매우 중요하고, 보통 6개월간의 규칙적인 약제 복용을 통해 완치가 가능한데, 약제복용을 충실히 하지 않은 경우 등이 치료기간 연장의 원인이 된다. 또한 불규칙적인 치료로 복약을 중단하게 되면, 결핵균이 약제내성 변형을 일으켜 치료실패에 이를 수 있다[5,6].
보건복지부와 질병관리청은 결핵의 효과적인 관리를 위해, 결핵환자를 ‘발생 또는 유행 시 24시간 이내' 신고토록 하였고, 각종 국가결핵관리 사업의 근거를 마련해왔다[7]. 또한, 결핵퇴치를 위하여 2013년 ‘제1기 결핵관리종합계획(2013-2017)’, 2018년 ‘제2기 결핵관리종합계획(2018-2022)’을 수립했고[8,9], 2018년 9월 국제연합(UN) 총회에서 2030년까지 전 세계의 결핵유행 조기종식 결의에 따라, 국내에서도 2019년 5월 ‘결핵 예방관리 강화대책’을 마련했다[10]. 결핵대책의 일환으로 2020년 5월 4차 결핵진료지침을 발간하고[11], 신고율 향상과 역학조사를 강화하면서, 여러 연구에서 결핵관리 사업 효과를 검토해왔다[3,12,13].
반면, 초기치료에 실패해 복약을 중단하게 되면, 결핵균이 약제내성 변형을 일으켜 치료실패에 이를 수 있어, 의료기관의 지속적 관리도 중요하다[4]. 이에 의료기관 단위로 진료의 질을 측정하는 지표값을 산출하고, 평가 결과를 의료제공자에게 통보하는 진료행태를 개선할 필요성이 제기되어[9], 결핵 적정성 평가는 2018년부터 결핵퇴치를 목표로 하는 정부 정책을 효율적으로 지원하고, 결핵 진료의 질을 향상시키는 것을 목표로 진행해 왔다. 요양급여의 적정성 평가는 국민건강보험법 제63조에 근거하여, 의료서비스 적정성을 평가한 결과를 의료제공자에게 통보하여 자율적인 질 향상 및 진료행태 개선을 유도하는데 있다[14,15]. 결핵 적정성 평가는 2018년부터 본 평가를 시작한 반면, 요양기관별로 평가결과값을 공개한 적이 없다. 이런 점에서 결핵 평가결과 내용을 공유함으로써, 의료인들에게 결핵 평가 결과를 접근하는 기회를 제공하는 것이 필요하겠다. 이번 연구는 1~3차 평가까지 진행된 국내 결핵 적정성 평가 사업에 따른 결핵 진료의 질 관리 현황을 살펴보고, 결핵의 효율적 관리를 위한 근거자료를 제공하고자 하였다.
연구의 자료원은 건강보험청구자료의 진료시점 기준의 진료 및 처방내역 자료이다. 다만, 결핵 신환자 여부를 확인하고자 질병관리청의 결핵 신고자료를 추가로 매칭하였다. 결핵신고자료는 결핵예방법에 근거하여, 의료기관이 시행규칙 별지 제1호서식(결핵환자등 신고ㆍ보고서)을 질병관리청에 제출한 자료로, 결핵환자 등 신고 서식은 환자의 인적사항, 검사, 진단, 치료 정보, 항결핵약제 내성 검사, 치료결과 보고, 신고 및 보고자 연락처 등의 정보가 포함되어 있다. 신고 보고처는 관할 보건소장에게 팩스나 웹(질병보건통합관리시스템)으로 보고토록 하고 있다. 건강보험청구자료는 환자가 의료기관에서 검사, 진료, 처방받은 내역에 대해 의료기관이 건강보험심사평가원에 청구한 자료로 전국민의 모든 의료이용 내역이 포함되어 있다.
전체 평가대상은 2018-2020년 1-6월 질병관리청으로 신고된 결핵 신환자에 대해 산정특례(V000)가 적용된 외래ㆍ입원 의료기관(상급종합병원, 종합병원, 병원, 의원)의 진료내역이다. 평가대상은 결핵 환자를 진료한 진료년월 기준의 진료내역이므로, 해당년도 상반기 건강보험청구내역 자료가 적재되는 익년도 1월부터 질병관리청의 자료와 연계한 분석을 수행하고 지표별 값을 산출하는 방식으로 진행하였다. 2021년 현재 35개 항목의 요양급여 적정성 평가 항목 내에서도 평가대상 기간은 3개월~1년으로 다양하게 분포되어 있다.
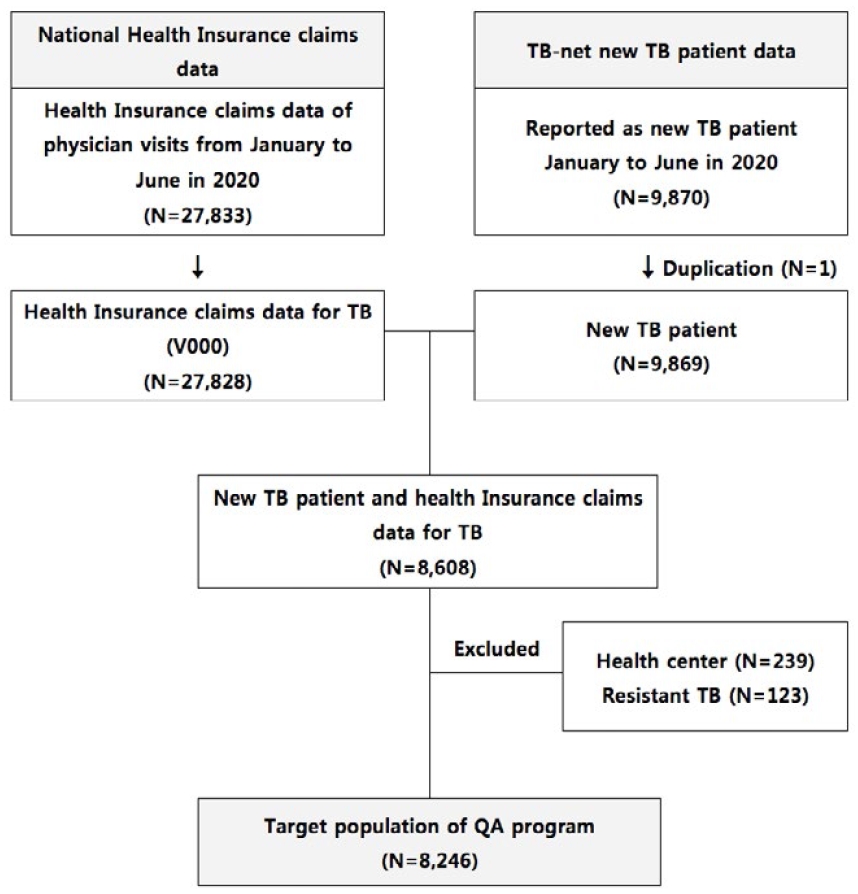
결핵 평가에서도 해당년도 상반기 결핵 진료내역이 있는 27,828명의 결핵 환자를 추출한 이후, 질병관리청의 신환자 9,869명과 매칭한 결과, 8,608명의 결핵 신환자가 건강보험을 이용한 것으로 나타났다. 이 중 정액 청구로 인해 진료내역이 확인되지 않는 기관(보건소, 보건지소 등)에서 신고한 239명의 환자를 제외하였다. 또한, 내성결핵 환자는 초치료의 방향이 달라지므로, 내성결핵 환자 123명도 제외하였다. 최종 평가대상 환자는 3차(2020년) 결핵 신환자 8,246명이고, 대상 요양기관은 534개소로, 상급종합병원(42개소), 종합병원(284개소), 병원(137개소), 요양병원(18개소), 의원(53개소)이다(Figure 1).
평가지표는 크게 1) 필수 진단검사 부문에서 항산균도말검사 실시율, 항산균배양검사 실시율, 핵산증폭검사 실시율, 약제감수성검사 실시율, 2) 결핵 초치료 표준처방 준수율, 3) 결핵환자 관리수준에서 결핵 환자 방문비율, 약제처방 일수율로 총 7개의 평가지표로 구성된다. 7개의 평가지표 모두 지표 결과값은 높을수록 질이 높은 것을 반영하고 있다(Table 1). 이 중 지표1-지표4 산출대상 질병코드는 제7차 한국표준질병ㆍ사인분류(KCD-7) 기준 호흡기 결핵(A15, A16), 좁쌀 결핵(A19)이고, 지표5-지표7의 산출기준은 호흡기 결핵(A15, A16), 신경계통의 결핵(A17), 기타 기관의 결핵(A18), 좁쌀 결핵 (A19)이다.
대부분의 요양급여 적정성 평가는 요양기관별ㆍ진료과목별 또는 상병별로 구분하여 평가를 수행하고, 평가결과를 공개한다. 결핵 평가는 국가 차원에서 환자관리가 중요한 만큼, 환자별로 자료를 구축하였고, 결핵을 처음 진단받은 의료기관의 특성 변수를 활용하였다. 의료기관 특성은 의료기관 종류(상급종합병원, 종합병원, 병원, 요양병원, 의원)와 민간ㆍ공공 결핵관리사업(Private Public Mixed, PPM)1 참여 병원과 비참여(Non-Private Public Mixed, Non-PPM) 병원으로 구분하였다.
2018년 1차 결핵 적정성 평가의 요양기관 기관수는 620개, 대상 환자수는 10,297명이었고, 2020년 3차 결핵 적정성 평가의 요양기관 기관수는 534개, 환자수는 8,246명으로 감소하는 양상을 보이고 있었다. 요양병원은 3차 적정성 평가부터 추가되었다. 결핵 전담 간호사가 관리하는 PPM기관은 2020년 3차 평가에서 161기관(30.1%)이고, 환자는 6,840명(82.9%)이었으며, Non-PPM기관은 373기관(69.9%), 1,406명(17.1%)을 차지했다(Table 2).
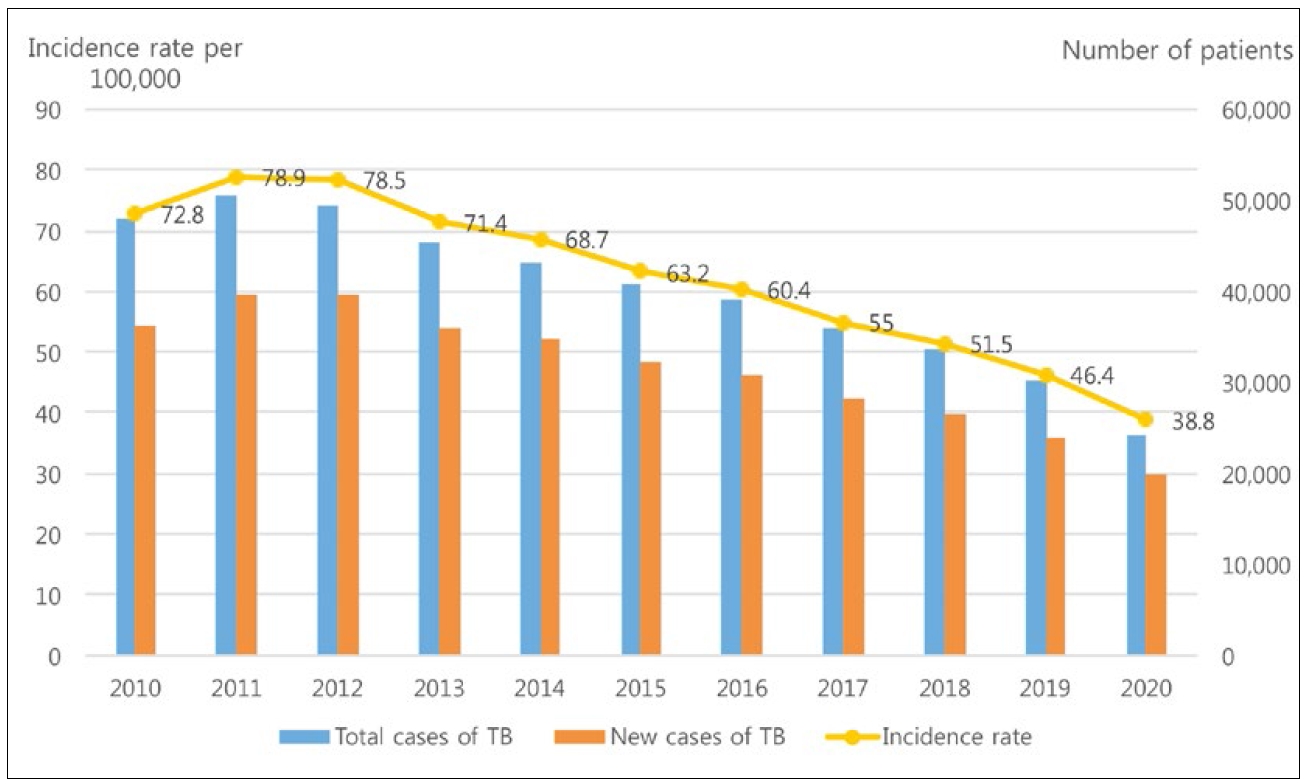
Figure 2와 같이, 질병관리청에 신고된 결핵환자는 10년간 큰 폭으로 감소했다. 2010년 48,101명, 신환자 36,305명에서 2020년 24,350명, 신환자는 19,933명으로 절반 수준으로 감소하였다.
평가대상 환자의 일반적 특성을 살펴본 결과는 Table 3과 같다. 결핵 신환자로 신고된 환자에 대해 결핵 산정특례(V000)가 적용된 외래ㆍ입원의 각 년도별 1~6월 진료내역이 청구된 평가대상 결핵 환자의 일반적 특성을 살펴본 결과, 2020년 기준 성별로는 남성이 4,826명으로 58.5%를 차지했다. 연령을 10세 구간으로 구분한 결과, 80세 이상이 1,849명으로 22.4%를 차지했고, 70대가 19.2%를 차지했고, 연령이 낮아질수록 비례하여 감소하는 양상을 보였다. 또한 건강보험 유형에 따라서는 건강보험 환자가 93.3%를 차지했다.
결핵 적정성평가 결과는 Table 4에 제시된 바와 같이, 평가도입 이후 모든 지표값이 지속적으로 상향 추세인 것으로 나타났다. 진단 영역의 핵산증폭검사 실시율(지표3)은 2차에도 1.4% point, 3차에는 1.0% point로 가장 크게 상승했고, 2020년 95.4%였다. 약제감수성검사 실시율(지표4)은 3차 평가부터 도입되어 84.8%로 다른 지표에 비해서는 낮은 수준이었다. 초치료 표준처방 준수율(지표5)은 2020년 97.1%로 매우 높았고, 2019년과 동일한 결과값을 보였다. 관리 영역에서 결핵환자 방문비율(지표6)은 꾸준히 증가하는 양상을 보였고, 약제처방준수율은 2020년 96.1%로 상당히 높은 수준이었다.
Table 5는 결핵평가 지표값을 의료기관 종류와 관리유형별로 구분하여 살펴본 것이다. 의료기관 종류별로 구분해 살펴보았을 때 항산균도말검사 실시율(지표1), 항산균배양검사 실시율(지표2)은 병원급 이상에서는 90% 이상이었으나, 의원급은 각각 88.6%, 83.5%로 낮았다. 핵산증폭검사 실시율(지표3)은 종합병원급 이상에서 95% 이상으로 높았으나, 3차평가부터 진입한 요양병원에서 62.5%, 의원급에서 78.5%로 낮게 나타났다. 약제감수성 검사 실시율(지표 4)은 병원급에서 70.3%로 가장 낮았고, PPM기관의 약제감수성검사 비율은 87.4%로 non-PPM기관 69.3%에 비해 매우 높았다. 초치료 표준처방 준수율(지표5)은 대부분 95% 이상으로 나타났으나, 요양병원에서만 56.3%로 낮았다. 관리 측면에서 결핵환자 방문비율(지표6)은 요양병원에서 94.5%로 가장 높고, 병원은 86.2%였다. 약제처방 준수율(지표7)은 요양병원에서 88.2%로 가장 낮았다. 결핵관리유형별로는 PPM 기관에서 초치료 표준처방 준수율(지표5)을 빼고는 지표값이 높았다.
이번 연구는 국내 결핵 적정성 평가 사업에 따른 결핵 진료의 질 관리 현황을 살펴보는 것을 목적으로 진행하였다. 결핵 적정성 평가는 2018년 1차 평가를 시작으로 2020년까지 결핵 진단, 초기 표준처방 준수, 결핵환자 관리 3개의 영역에 대해, 7개의 지표(2020년 3차 평가 기준)를 대상으로 수행해왔다. 3차까지 결핵 적정성 평가를 수행한 결과, 다음과 같은 함의점을 도출할 수 있었다.
첫째, 3차 평가부터 도입된 약제감수성검사 실시율(지표 4)을 제외하고, 평가지표별 결과값은 매년 향상하는 양상을 보였다. 2017년 수행한 예비평가 당시에는 대부분의 지표별 값이 63.8%~87.1% 이었던 것에 비해[16], 1차 결핵적정성 평가를 시작하면서, 각 지표별 값이 90% 이상으로 크게 상승하는 효과를 거두었다. 이러한 결과는 사전에 요양급여 적정성 평가 계획을 공개하고, 의료기관에 정보를 피드백하는 것이 의료기관의 진료행태를 바꾸고, 자발적으로 진료의 질적 수준을 높이는 효과를 거두었다고 평가할 수 있겠다. 둘째, 의료기관 종류 및 관리유형별로 구분해 살펴보았을 때, 결핵환자 방문비율 지표를 제외하고는 전반적으로 요양병원에서 값이 낮았다. 관리유형별도 non-PPM 기관에서 초치료 표준처방 준수율을 제외하고는 지표값이 낮은 양상을 보였다. 이러한 양상은 의료기관 종류와 관리유형별로도 종합적인 관리의 필요성을 시사한다고 할 수 있겠다. 약제감수성 검사도 non-PPM기관의 수행률이 낮게 나타났는데, 향후 결핵을 성공적으로 퇴치하기 위해서는 무엇보다 치료성공률의 제고가 우선되어야 하기에, 약제감수성 검사 실시를 통해 초기치료전략을 잘 수립하는 것이 필요하겠다. 셋째, 각 지표별 목표치 측면에서, 필수 진단 검사 시행률은 대체로 95%를 넘어서고 있다는 점에서 긍정적이다. 그러나 결핵 진료지침에 따르면, 항산균 도말검사는 배양과 비교해 민감도가 25-80%로 낮지만, 신속하게 검출하는 장점이 있고, 배양검사는 결핵을 확진하기 위한 가장 중요한 검사로 동정을 통해 결핵균과 비결핵 항산균을 구별한다. 분자진단검사는 민감도와 특이도가 높지만, 도말음성 객담에서 결핵균 핵산증폭검사의 민감도는 상대적으로 낮다는 단점이 있다. 이런 면에서 결핵 진단을 위해서는 3개의 진단검사를 모두 실시해야 한다[11]. 또한, 약제내성은 결핵관리에서 가장 중요한 이슈이다. 세계보건기구에서는 신환자 중 다제내성결핵 비율이 3%를 넘을 경우 모든 환자에 대해서 감수성검사를 시행하도록 권고하고 있는데, 2016년 국내 신환자 중 리팜핀 내성률은 3.4%로 보고되었다[11]. 따라서, 통상감수성검사를 반드시 시행해, 치료의 방향을 결정하여, 효과적으로 치료하는 것이 필요한 만큼, 3차 결핵평가부터 시작한 약제내성 검사 준수율 지표 값을 높이는 것이 중요하다. 또한 초치료 표준처방 준수, 결핵환자 방문 및 약제처방 지속성은 환자관리 차원에서 중요하므로, 평가결과를 지속적으로 피드백하는 것이 중요하다.
결핵 평가 향후에도 결핵관리의 중요한 정책으로 자리매김하기 위해서는 결과지표 중심으로 평가지표를 정비하고, 의료기관별 평가결과를 공개하는 것이 필요하겠다. 이를 위해서는 다음과 같은 점을 고려하여야 한다.
첫째, 일반적으로 요양급여 적정성 평가는 요양기관별ㆍ진료과목별 또는 상병별로 구분하여 평가를 수행하고 있고, 2021년 평가항목은 현재 35개 항목이다[15]. 결핵 평가를 시작한 이래로, 대부분의 평가지표는 상승해왔으나, 평가 결과를 국가 단위로만 공개하다보니, 일부 의료기관에서의 의료의 질 수준이 부족한 점이 관찰되었다. 요양병원은 3차평가부터 평가대상으로 포함되어 산출되었는데, 결핵관리가 부족한 만큼, 이에 대한 지속적 교육과 피드백을 통해 진료의 질을 자발적으로 개선하게 하는 질 향상 활동이 필요하겠다. 따라서, 5차 평가부터는 의료기관별로 평가결과를 공개하여, 결핵관리의 질적 수준을 높이는 방향으로 전환해야 한다. 둘째, 결핵 관리에서 중요한 지표는 결과 측면의 치료성공률이다. 국내 2019년 결핵환자 치료성공률은 82%, 0~14세 결핵환자 치료성공률은 95%로, OECD 회원국 중 8위, 2위를 차지하였다 [17]. 향후 결핵평가를 지속하게 되면, 치료성공률, 사망률 등의 결과지표를 도입하는 것이 필요할 것이다. 타당성 있는 결과지표를 도입하려면, 병원에서 치료성공을 판정한 결과를 입력하는 조사표 방식의 평가가 필요하겠으나, 결핵 평가는 연단위로 산출하는 것이 중요한 이슈였고, 병원이 조사표를 입력하는 것은 병원에 업무부담이 될 수 있다는 점에서, 수용성과 시의성 있는 결과 도출의 중요성이 더 우선시되어왔다. 청구자료를 이용해 산출한다고 하더라도 평가대상 시점이 1-6월이고, 평가대상 기간에 진료받은 환자를 대상으로 치료성공률을 측정하기 위해서는 평가기간 종료 후 결핵치료제 투약기간 6개월, 더불어 치료성공 여부를 판정하기 위해서는 약 1년 이후까지 환자를 추적해 관찰해야 한다. 이러한 점에서 현재의 평가결과는 1년 단위로 산출되는 방식에서 주기가 길어질 수 있기에, 평가의 시기적절성 측면에서 한계점이 있겠다. 이를 보완할 방법으로 질병관리청에 신고하는 TB-net의 치료결과 값을 활용하는 방안도 고려하는 것이 필요하나, 질병관리청에서 수집하는 자료에 대해서도 타당성 있는 수집과 검증이 추가로 필요하겠다.
더불어, 결핵을 잘 관리하기 위해서는 2011년부터 시작한 PPM 사업 수행뿐만 아니라, 환자를 관리하고 맞춤형으로 교육하는 것이 필요한 만큼, 결핵을 잘 관리하는 기관에 대해서는 가산지급 등 보상 체계 마련이 필요하겠다. 또한, 다제내성결핵을 줄이고, 결핵환자의 치료성공률을 높이기 위해서는 다제내성결핵 신약에 대한 건강보험 요양급여기준을 변경하고, 진료현장에서도 퀴놀론 약제에 대한 신속 감수성 검사 등을 시행하도록 하는 노력이 필요하겠다. 정부의 정책, 건강보험심사평가원 평가에 더불어 요양기관과 환자가 모두 노력할 때, 국내 결핵 발생률, 사망률을 낮추고, 치료성공률을 향상시켜, 결핵이 근절되는 미래로 다가설 수 있을 것이다.
NOTES
Table 1.
Quality indicator of TB care.
Table 2.
The general characteristics of healthcare institution in quality assessment(QA) (No.(%)).
| Category | First QA1 (2018) | Second QA (2019) | Third QA (2020) | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| No. of institutions | No. of patients | No. of institutions | No. of patients | No. of institutions | No. of patients | ||||||||
| Total | 620 | 10,297 | 572 | 9,293 | 534 | 8,246 | |||||||
| Types of hospital | Tertiary hospital | 42 | (6.8) | 3,872 | (37.6) | 42 | (7.3) | 3,451 | (37.1) | 42 | (7.9) | 3,138 | (38.1) |
| General hospital | 284 | (45.8) | 5,572 | (54.1) | 283 | (49.5) | 5,212 | (56.1) | 284 | (53.2) | 4,623 | (56.1) | |
| Hospital | 211 | (34.0) | 708 | (6.9) | 185 | (32.3) | 527 | (5.7) | 137 | (25.7) | 379 | (4.6) | |
| Nursing hospital | - | - | - | - | 18 | 18 | |||||||
| Clinic | 83 | (13.4) | 145 | (1.4) | 62 | (10.8) | 103 | (1.1) | 53 | (9.9) | 88 | (1.1) | |
| Types of agency | PPM2 | 125 | (20.2) | 7,802 | (75.8) | 158 | (27.6) | 7,715 | (83.0) | 161 | (30.1) | 6,840 | (82.9) |
| Non-PPM | 495 | (79.8) | 2,495 | (24.2) | 414 | (72.4) | 1,578 | (17.0) | 373 | (69.9) | 1,406 | (17.1) | |
Table 3.
General characteristics of TB QA program patients.
Table 4.
The result of QA1 indicators by time of QA (%).
Table 5.
The result of 3rd Quality Assessment(QA) indicators by medical institution (%)
Ⅴ. 참고문헌
1. Shin J, Kim J, In HK, Shim E. Analysis of the 2nd quality assessment on tuberculosis care in Korea. Public Health Weekly Report. 2020;13(44):3153-60.
2. World Health Organization. Global tuberculosis report 2020 [Internet]. Geneva, Swiss: World Health Organization; 2020 [cited 2020 Nov 28]. Available from: https://apps.who.int/iris/handle/10665/336069.
3. Kim J, Shin JY, In HK, Shim E. Review on global burden of tuberculosis in 2019: Global tuberculosis report 2020, WHO. Public Health Weekly Report. 2020;13(44):3169-75.
4. Jensen PA, Lambert LA, Iademarco MF, Ridzon R. Guidelines for preventing the transmission of Mycobacterium tuberculosis in health-care settings, 2005. Morbidity and Mortality Weekly Report: Recommendations and Reports. 2005;54(RR-17):1-140.
5. Sia IG, Wieland ML. Current concepts in the management of tuberculosis. Mayo Clinic Proceedings. 2011;86(4):348-61. PMID: 21454737



6. Choi Y, Tae Y, Kim J. Influential factors to prolonged tuberculosis treatment duration and multidrug-resistant tuberculosis incidence. Journal of Health Informatics and Statistics. 2016;41(3):344-50. 
7. 「Infectious Disease Control and Prevention (act 17475)」 Korea Disease Control and Prevention Agency. Ministry of Health and Welfare.
8. Ministry of Health and Welfare, Korea Disease Control and Prevention Agency. The first national plan for tuberculosis management (2013-2017). Sejong, Korea: Ministry of Health and Welfare; 2013.
9. Ministry of Health and Welfare, Korea Disease Control and Prevention Agency. The second national plan for tuberculosis management (2018-2022). Sejong, Korea: Ministry of Health and Welfare; 2018.
10. Ministry of Health and Welfare, Korea Disease Control and Prevention Agency. The plan of reinforcement on tuberculosis management. Sejong, Korea: Ministry of Health and Welfare; 2019.
11. Korea Disease Control and Prevention Agency, Korea Centers for Disease Control and Prevention. Korean guidelines for tuberculosis fourth edition. Osong, Korea: Korea Disease Control and Prevention Agency; 2020.
12. Son E, Jeon D. Current situation of tuberculosis and national strategic plan for tuberculosis control in Korea. Journal of the Korean Medical Association. 2021;64(4):316-23. 
13. Park J. Prevention of tuberculosis and isolation of tuberculosis patients in health care facilities. Journal of the Korean Medical Association. 2019;62(1):5-10. 
14. 「The act of national health insurance (17772)」. Ministry of Health and Welfare.
15. Ministry of Health and Welfare. The plan of healthcare benefit quality assessment program 2021. Sejong, Korea: Ministry of Health and Welfare; 2021.
16. Health Insurance Review & Assessment Service. The report of pilot quality assessment (QA) program. Wonju, Korea: Health Insurance Review & Assessment Service; 2017.
17. Korea Disease Control and Prevention Agency. National tuberculosis report 2020. Osong, Korea: Korea Disease Control and Prevention Agency; 2020.