|
 |
- Search
| Qual Improv Health Care > Volume 29(1); 2023 > Article |
|
Abstract
Purpose
The government of the Republic of Korea funded more than ₩15 trillion to healthcare providers to counter COVID-19. This study was conducted to examine the perception of the government funding program; to analyze it; and to explore its future direction to better prepare for upcoming pandemics.
Methods
In-Depth Interview (IDI) was carried out of 16 subjects including doctors, policymakers, and professors from 7th June to 13th July 2021.
Results
Every participant agreed that the subsidy made a huge contribution to preventing providers from bankruptcy and to stopping a collapse of healthcare system during the pandemic. However, different views occurred in the range of reimbursement. Providers recognized that it should have covered opportunity costs, extra expenses, and financial damage during the pandemic recovery. Whereas, the government perceived that the COVID-19 grant was enough to offset their financial damages. For future responses, most participants admitted that the program should be enhanced to be highly responsive to future pandemics. The standard of reimbursement needs to be eased to raise the funding rates; to reimburse more hospitals; and increase the compensation period and range.
Conclusion
A pandemic like COVID-19 is highly likely to emerge more often forward. In a better response to future pandemics, it’s required to level up disaster response capability; to keep healthcare services well-functioning during the emergency; and restructure healthcare system to be resilient even after the pandemic. To this end, an increase in subsidies should be positively reviewed.
2020년 1월 시작된 코로나바이러스 감염증 2019(이하 코로나19) 대유행으로 많은 환자가 발생했고, 대부분의 보건의료시스템이 타격을 입었다[1]. 특히, 직접 코로나19 환자를 담당했던 의료기관들은 막대한 재정적 손실을 겪었다. 코로나19를 전담해서 진료했던 전국 38개 지방의료원의 경우 2019년에 비해 2020년에 입원수익 30.8%가 외래수익 20.3%가 감소했으며, 코로나19로 인해 휴업한 56개 의원은 2020년 3월 전년 동월 대비 건강보험진료비가 46.8%까지 감소하였다[2,3].
대부분의 국가에서는 코로나19로 인한 의료기관의 재정적 부담을 덜어주기 위해 조세를 통한 직접지원이나 건강보험재정 지원과 같은 지불시스템의 변화 등의 방식을 사용했다[4]. 우리나라의 경우 의료기관을 대상으로 조세를 이용하여 손실보상금을 지급하였고, 다양한 건강보험수가를 신설하거나 증액하여 의료기관의 손실을 보상했다[5,6]. 코로나19가 시작된 2020년 1월부터 2023년 1월까지 총 재정지원 금액은 15조 4,939억원이었고 이중 일반 조세를 이용한 손실보상금은 8조 3,911억원(54.2%), 건강보험수가 개선을 통한 지원금액은 7조 1,028억원 (45.8%)이었다[7,8].
하지만 이러한 대규모의 재정지원을 했음에도 불구하고 이 정책이 일선 의료기관에 어떤 부분이 긍정적인 효과를 가져왔고 어떤 부분이 미흡했는지, 향후 대규모 신종감염병을 대비하여 어떻게 의료시스템을 구축하고 어떻게 재정 지원을 해야 되는지에 대한 연구는 거의 없는 실정이다. 대부분의 선행연구는 코로나19 이후 의료공급자가 직면한 일반적인 애로사항에 대한 단편적인 인식조사 연구이거나, 일부 국가의 코로나19 대응 정책을 소개하는 수준에 머물러 있다[9-13]. 이에 코로나19라는 전례 없는 신종감염병을 대응하기 위해 긴급하게 마련된 대규모 재정지원 제도에 대해 정부, 의료기관, 학계 등 다양한 이해관계자의 중간점검이 필요한 시점이다.
따라서 이번 연구의 목적은 의료기관 대상 코로나19 재정지원 정책에 대해 이해당사자들이 어떻게 인식하고 있는지를 확인하는 것이다. 연구의 구체적인 목적은 다음과 같다. 첫째, 코로나19로 인한 재정영향 수준에 대해 어떻게 인식하고 있는가? 둘째, 정부의 재정투입은 의료공급자에게 어떤 효과를 가져왔는가? 셋째, 향후 대규모 재난 대응에 의료기관의 참여를 촉진시키려면 정부의 재정지원은 어떻게 변화하는 것이 바람직할 것인가? 에 대한 의견을 수렴하는 것이다.
이 연구는 질적연구방법으로 심층인터뷰 기법(In-Depth Interview)을 사용하였다. 심층인터뷰를 위해 반구조화된 질문지를 개발하였으며 의료기관, 정책결정자, 학계 등 총 16명을 대상으로 2021년 6월 7일에서 7월 13일까지 인터뷰를 수행하였다.
이 연구는 건강보험심사평가원 기관생명윤리위원회의 승인을 받았다(IRB No. 2021-077).
인터뷰 대상자는 코로나19를 경험한 의료기관, 건강보험 정책 결정과정에 참여한 경험이 있는 정책결정자, 보건의료정책에 이해도가 있는 학계 전문가 총 16명으로 구성하였다(Table 1). 의료기관 특성에 따른 의견 쏠림현상을 방지하고 시각 차이를 확인하기 위해 의료기관 대상자의 규모, 직책, 진료과를 세부적으로 구분하였다. 의료기관 규모는 종합병원이상과 의원으로 구분하였으며, 종합병원 이상 의료기관의 경우 직책을 임상교수와 의료기관 내 의사결정자(원장, 부원장)로 구분하였다. 진료과는 보건의료 전문가들의 추천을 받아 응급의학과, 감염내과, 호흡기내과, 가정의학과로 구성하였다. 인터뷰를 약 1시간 ~ 2시간 동안 1:1로 질문하고 답변하는 방식으로 진행했으며, 인터뷰 수행 전 음성 녹음, 개인정보 보안 등 연구참여 동의서를 받고 자발적으로 참여 의사를 밝힌 대상자에 한해 수행하였다.
인터뷰 질문지 개발을 위해 문헌고찰과 연구진의 논의 과정을 거쳤다[14-16]. 또한, 질문지의 타당성 점검과 조사결과의 효과적인 활용을 위해 학계 전문가, 질적 연구 전문가의 검증 절차를 거쳤다. 질문지 구성은 크게 3가지 영역으로 1)코로나19로 인한 의료기관의 재정영향, 2)정부 재정지원 정책 평가, 3)향후 정부 재정지원 정책에 대한 개선사항으로 구성하였다(Table 2). 1번 항목에 1-2번 질문에서는 의료기관 규모별 재정 영향을 세부적으로 파악하기 위해 종합병원이상 의료기관과 의원으로 구분하였으며, 2번과 3번 항목은 재정 지원 유형별 의견을 파악하기 위해 손실보상 측면과 건강보험수가 측면으로 구분하였다.
질적연구 분석 방법으로 주제 분석(thematic analysis)을 시행하였다. 주제 분석 방법은 데이터 내의 패턴을 식별하고 분석하는 방법으로 복잡하게 기술된 데이터 속에서 범주화된 의미를 도출하는 데 유용한 방법이다[17]. 우선, 녹취록 내용을 바탕으로 인터뷰 의견에 담긴 의미와 패턴을 정리한 후 인터뷰 대상자 유형별로 다시 정리하였다. 그 다음으로 잠재적인 주제를 조합하여 자료를 수집한 후 결과 도출 전 주제별로 지도를 생성하면서 최종 영역별 정의와 이름을 확정했다. 마지막으로 같은 그룹 내 대상자별 의견을 비교하여 의미단위로 분석하고 연구 결과를 도출하였다. 또한, 조사의 타당성 확보를 위해서 삼각검증법(triangulation)을 사용하였다. 이 방법은 질적 연구의 타당성을 확보하기 위하여 다수의 연구자나 참여자가 검증하는 방법이다[18]. 3명의 연구자가 독립적으로 주제 분석을 실시하고 그 결과를 종합한 후 논의를 통해 주제와 범주를 분석하였으며, 질적 연구 전문가의 자문과 검증 절차를 거쳐서 최종 연구 결과를 작성하였다.
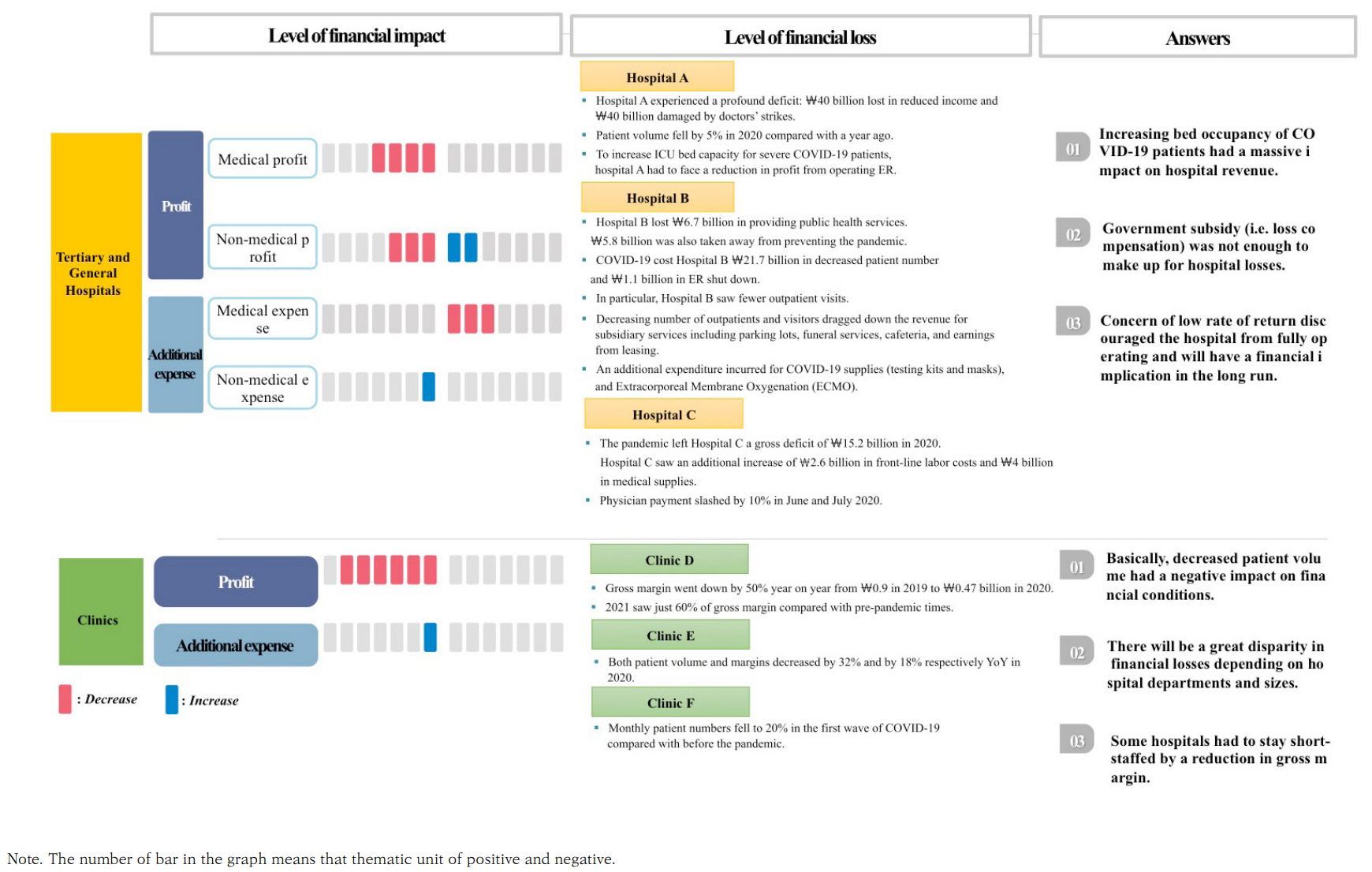
코로나19로 인한 의료기관의 재정적 손실은 환자수 급감으로 인한 의료수익 감소가 가장 큰 비중을 차지했다. 이외에도 의료 외 수익의 감소, 코로나19 방역을 위해 추가로 지출하는 비용 등에서 발생했다. 의료기관 규모별 재정영향을 종합병원이상과 의원으로 구분하여 정리하면 다음과 같다.
대부분의 종합병원이상 의료기관에서는 의료수익 및 의료수익 외 비용 감소와 동시에 코로나19 대응을 위한 추가 비용을 상당히 지출했다고 응답했다. 의료수익에서는 환자 수 급감으로 인한 입원 및 외래 수익 감소가 상당했고, 의료 외 수익의 대부분을 차지하는 장례식장, 식당, 임대수익 등이 내원객 급감으로 감소했다. 의료비용 부분에서는 코로나19 관련 인건비 증가, 방역 소모품 추가 투입 등으로 인해 지출이 증가했다.
“코로나19 전담병원들은 그러니까 한 280병상 정도를 치료 병상으로 축소해서 그러다 보니까 의료 수익이 당연히 감소가 많이 됐어요. 입원 수입 감소가 가장 컸고요.” – 의료기관(종합병원), A1
“외래도 당연히 코로나19 전담병원이니까 초반에는 막 겁이 나니까 환자들이 진짜 많이 줄었어요. 작년 연간 정도만 봤을 때요...(생략)... 장례식장 같은 거 운영이 안 되니까 그런 것, 식당 이런 임대 수입, 이런 것들 이런 것들 해서 수입 감소가 있었습니다.” – 의료기관(종합병원), A1
“평상시 같았으면 150억이 늘었을 텐데 마이너스 250억으로 생각하면 될 것 같습니다. 의료수익만요.” – 의료기관(종합병원), A2
“작년에는 급여를 동결시켰어요. 워낙 재정 사정이 안 좋아서 급여동결을 시켰는데, 급여 삭감도 했습니다. 교수들 급여 10%씩 삭감했고요....(생략)...마스크 비용만 작년에 4~5억 정도 들었어요.” – 의료기관(종합병원), A2
“초반에는 코로나19 환자들을 진료하기 위해서 저희가 중환자실 인력의 상당 부분을 빼서 거기다 넣고, 그 다음에 의사들도 상당 부분 병동에서 진료하던 인력들을 거기다 넣었습니다.” – 의료기관(종합병원), A4
“병원 수익 구조를 볼 때 저희같이 큰 상급종합들은 입원이 더 많으니까 퍼센트는 덜 줄었어도 입원이 수입 감소에 제일 영향이 많았고요.” – 의료기관(종합병원), A6
의원은 종합병원이상 의료기관 보다 재정 피해 체감도가 더 높았다. 이는 1인 경영체계 인 동시에 코로나19로 인한 감염 우려로 환자들이 의료이용을 줄이면서 환자수가 급감하여 매출에 직접적인 영향을 받았기 때문이다. 특히, 코로나19가 정점에 달했던 1차 유행 때 재정 적자 폭이 컸으며 2019년 대비 2020년 매출이 최소 18% ~ 최대 50%가 감소하였다.
“저희 이번 5월에 종합소득세 납부 때문에 회계사 쪽에서 보내온 자료가 있거든요 그런데 매출이 반토막이에요. 소아청소년과랑 제가 알기로는 이비인후과가 제일 큰 타격을 입었다고 그러더라고요…(생략)…원래는 저희 직원이 4명이었다가, 지금은 두 명이죠. 두 명이고 사이사이에 아르바이트생도 쓰고 그랬는데, 그것도 지금은 아예 못 쓰고 있어요.” – 의료기관(의원), A7
“가끔 코로나19 환자 오면 그것 때문에 환자들한테 소문 퍼지고, 그러면 또 환자도 줄고 그런 게 더 힘든 거죠...(생략)...저도 환자가 줄 때는 많이 줄면 예년에 비해 80%가 날아가고 20%만 남았었어요. 그러니까 환자를 둘이 보는데 하루에 50명도 안 볼 때도 있고요.” – 의료기관(의원), A8
“실질적으로 코로나19 타격이 시작된 것은 작년 2월부터예요. 1월까지는 괜찮았고, 2월부터 본격적으로 확진자 나오면서, 또 언론에서 많이 얘기가 나오면서 환자가 줄어 들었어요. 일단 그래서 작년 2~4월에는 40~50%는 감소했고, 그러다가 조금씩 한 10~ 20%로 정도로 그냥 작년은 보냈던 것 같아요. 12월 되니까 또다시 50% 감소했어요.” – 의료기관(의원), A9
대체적으로 코로나19 초기 손실보상금 보상수준에 대해서 긍정적으로 평가했지만, 손실보상의 지급시기, 대상, 범위 등에 대해서는 이견이 있었다. 손실보상금이 코로나19로 인한 의료수익 감소, 방역을 위한 추가비용 등 전체를 보전하기에는 부족했고, 지급 시기와 지원 대상도 아쉽다고 평가했다. 특히, 의원은 자영업자 지원 대상 및 손실보상지원 대상에서 제외되는 것에 대한 불만이 많았다(Figure 1). 반면, 정책결정자는 코로나19와 관련된 비용을 충분히 보상했다는 인식을 가지고 있었다.
“초기 3차 때 손실보상을 제가 거점병원 담당했는데 수가와는 별개로 병상을 비워도 그 평균 병상 단가의 5배를주고 수가는 별도로 또 지원하고 그러니까 그 정도 보상을 하니까 병원들이 불만이 전혀 없더라고요…(생략)…저희는 병원에 충분히 보상했다고 생각을 하는데, 그런데 외부에서는 인력에 대한 보상들이 충분치 않았다고 계속 그런 불만들이 오거든요. 그런데 저희 판단에는 병원에 대한 보상은 넉넉하게 했다고 생각을 합니다.” – 정책결정자, B10
“코로나19와 직접 관련된 진단 치료가 최우선으로 고려가 돼야 할 것 같습니다. 너무 남용될 수 있는 소지가 있는 부분들이 있고… 추가로 투입이 되는 인력에 대한 직접 비용 등을 정부가 부담하는 것은 적절하지 않은 것으로 판단됩니다. 다른 간접 비용들을 직접비 형태로 지급하는 것은 적절하지 않다라는 생각이고, 진단과 치료 등 직접 관련된 부분만 충분히 보상하는 방식으로 탐색하는 것이 맞지 않겠냐 라는 부분입니다.” – 정책결정자, B11
“제도들이 나름의 의미와 의의가 있다고 생각합니다. 그런데 의료기관 단위에서 모든 수가에 인건비를 비롯한 재료비 등이 다 녹아있는 거잖아요… 코로나19 대응에 있어서 지원을 잘 해왔다고 생각합니다.” – 정책결정자, B12
“저는 이번에 저는 솔직히 좀 점수를 좀 후하게 주고 싶어요. 이게 다만 늦게 시행돼서 좀 그런 거죠. 시기적인 문제가 있긴 하지만…(생략)…” – 의료기관(종합병원), A1
“손실보상은 직접 지원을 해주는 거기 때문에 작년 손실보상도 작년 12월 이후부터 손실보상액이 조금 커졌거든요. 중증환자의 경우에 아까도 말씀드렸지만 다섯 배 이상의 인력들이 들어가잖아요? 그런 부분들을 고려해서 보상액을 키워주기는 했는데 여전히 그것은 환자를 봤을 때 얘기고…” – 의료기관(종합병원), A2
“국가지정 입원치료 병상하고 선별진료소에서 사용하는 소모품 일부를 보조해준 게 있기는 한데 그게 일단 충분하지는 않다고 생각합니다.” – 의료기관(종합병원), A2
“정부가 하는 대책들이 그렇지만, 건물 지어줬거나 하면 거기까지가 본인들이 다 했다고 생각하지, 거기에 대한 운영비나, 인력이나, 관련된 비용들은 전혀 보상을 안 해주고 있어서 사실 그 부분은 지금도 서운합니다.” – 의료기관(종합병원), A4
“저희는 손실보상 같은 게 거의 없고, 지원금 같은 게 있는 데, 병·의원은 대상에서 거의 다 빠졌죠. 그래서 진짜 1인 운영 소아과 선생님들은 많이 힘들었을 것 같아요.” – 의료기관(의원), A8
“자영업자 대상 지원에 의원이 빠진 것은 개인적으로는 불만이죠. 당연히 우리는 약간 평균 소득이 다른 직종보다는 높다고 판단하시는 건지, 하여튼 실제로 보면 이렇게 한 30% 줄었는데, 아무튼 불만스럽죠.” – 의료기관(의원), A9
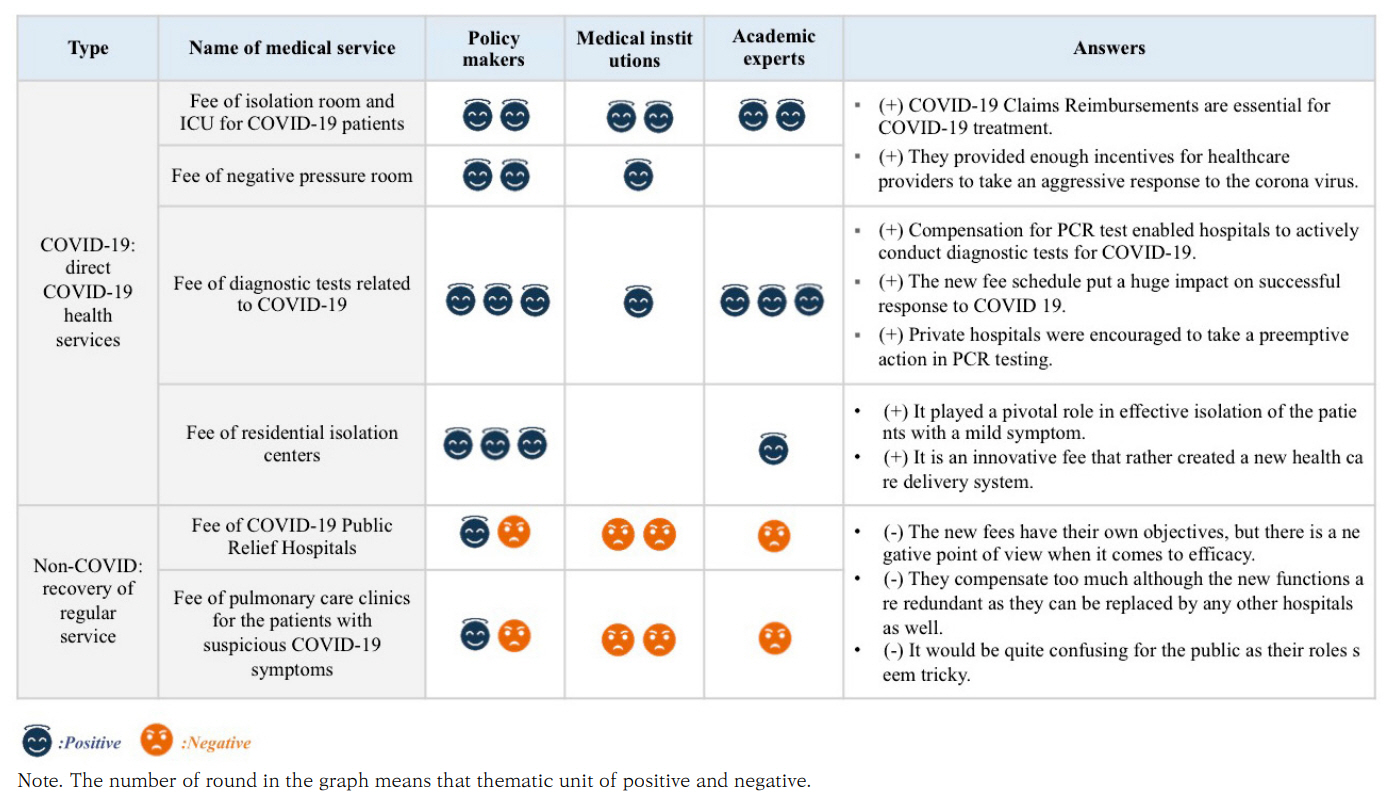
건강보험수가를 통한 재정 지원에 대해서는 대체로 긍정적인 평가를 보였다. 특히, 정책결정자는 건강보험 수가를 초기에 신속하게 개선했으며, 현실적인 수준으로 보상하여 코로나19 대응에 핵심적인 역할을 했다고 평가했다(Figure 2). 반면, 일부 종합병원이상, 의원, 학계 전문가는 부정적인 의견이 있었다. 긴급재난 상황에서 급박하게 마련되었기 때문에 수가 지원에 대한 정확한 근거가 부족하고 지원시점이 늦다는 의견이 있었다.
“좀 과하다 싶을 정도로 이렇게 수가를 좀 할 수 있는 것을 결정을 빨리했던 것, 제가 보기에는 타이밍이나 이런 걸 봤을 때는 되게 적절하게 했던 것 같다는 게 첫 번째 진짜 잘 만들었던 건 수가라고 저는 생각을 하고요.” – 정책결정자, B10
“코로나19 건강보험 수가와 관련돼서, 건강보험 수가가 전반적으로 기존에 재난 대응에서 채우지 못했던 부분들을 채우면서 많은 역할을 일단 했다고 생각을 하고, 전반적으로는 긍정적인 부분이 많았다고 생각을 합니다.” – 정책결정자, B11
“우리 정부가 2015년에도 그렇고 항상 푸는 방식이 다양한 행정적인 법적인 제재로 또는 그런 걸로 끌어들여 보다가 안 되면 그 다음에 돈을 푸는 방식인데, 요만큼 해보고 부족하면 그 다음에 하면 항상 한발 늦기 때문에…(생략)… 좀 선제적인 방법을 취해야 할 것 같아요. 돈이나 인력이나 여러 가지 지원 면에서요.” – 의료기관(종합병원), A4
“지원이나, 전화 상담이나 이런 것도 저희는 할 수가 없는 데 이런 걸 만들어 놓으면 그냥 그림의 떡이고, 실소용이 없어요.” – 의료기관(의원), A7
“이게 지금 2중 3중으로 보상하는 거예요, 이게. 지금 생각하시기에는 ‘아, 코로나19로 보상해 줬으니까 됐겠지’ 그게 아니고 내년 수가 환산지수 또 계약할 때는 이런 걸 받았음에도 불구하고, 코로나19 상황에서 경영이 안 좋아졌으니까 수가를 올려달라고 2중 3중으로 또 결국은 중복 보상을 해요.” – 학계, C14
건강보험 수가 영역별로 보면, 코로나19 환자 치료, 격리, 방역, 검사 등 직접 대응을 위한 수가는 긍정적으로 평가했으나 일반 환자의 기존 의료서비스 제공 유지를 위한 수가는 아쉽다는 의견이 대다수 였다(Figure 3). 실제 정책결정자는 코로나19 직접 대응 역량에 더 집중했으며, 일반 환자의 의료접근성 향상, 1차 의료서비스 영역에 대한 고민이 부족했다고 스스로 평가했다. 이러한 의견은 의료기관에서도 같은 맥락으로 평가했다. 코로나19 진단검사, 격리실·중환자실 입원료 등은 충분한 수준의 보상으로 공공병원에서 민간병원까지 적극적인 참여를 유도했다는 의견이다. 반면, 국민안심병원 수가, 호흡기전담클리닉 수가, 비대면 진료 수가 등은 취지는 명확하지만 효과 측면에서는 아쉽다는 의견이 많았다.
“격리실, 음압격리관리료 수가는 건강보험 영역에서 꼭 필요하고 지원이 잘 되었다고 볼 수 있을 것 같고요. 그리고 단독 PCR 검사 수가를 만듦으로써 이게 일반 민간의료기관에서 손쉽게 검사할 수 있는 검사 역량 자체를 초기에 늘리는데 수가가 많은 기여를 했다고 생각이 되고…” – 정책결정자, B11
“1차 의료기관도 코로나19를 직접 진단과 치료하는 것에 대한 수가가 없어서 사실 보상을 받지는 못했지만, 진단과 치료라는 게 어쨌든 의심 환자도 포함이 되는 개념이잖아요.”– 정책결정자, B11
“검사 수가와 입원진료 수가가 전적으로 지원이 되고 그런 부분에 있어서 국민의 부담을 많이 줄여줬다고 생각이 듭니다…(생략)… 격리진료비가 특히 코로나19 환자를 진료하는데 역할은 제일 크거든요. 그래서 의미가 있었다는 생각이 듭니다.” …(생략)… “호흡기전담클리닉도 제도가 먼저 생기다 보니 수가가 고민할 여력이 없이 급하게 보충하는 식으로 결정했던 부분이 있었던 것 같습니다.” – 정책결정자, B12
“격리실 중환자실 입원료를 올린 것은 민간병원에서도 중환자실을 같이 운영해 주는 데 아주 획기적으로...이게 없었으면 아마 1%도 쉽게 협조를 구하기가 어려웠을 거예요. 공공병원들이 그때 거의 붕괴됐었거든요. 그때 이런 수가로 이렇게 골고루 좀 잘 짜져 있었다고 봅니다.” – 의료기관(종합병원), A1
“지원이 제일 잘 된 것은 진단검사 수가라고 생각합니다. 병원에서 검사도 활성화되고 환자들도 병원에 와서 쉽게 검사받을 수 있는 통로가 생긴 것 같아서 진단검사 수가가 코로나19 확산 방지에 도움이 많이 됐다고 생각을 합니다.” – 의료기관(종합병원), A6
“국민안심병원은 법에도 없는 병원이에요. 그때 그때 네이밍해서 만든 이런 방식은 국민들한테 혼란을 주거든요. 이름이 얼마나 많아요? 수많은 이름들 속에 신호가 서로 다르게 작동하는 거예요.” – 의료기관(종합병원), A3
“호흡기전담클리닉은 저희처럼 병원급에서 하려면 기존 건물을 뜯어고쳐야 하잖아요. 절대 몇 억에 끝나지 않아요. 이런 형태의 클리닉 만들려면 저희가 있는 데 공사만 해도 20억 들어요. 그러니까 전혀 현실감이 없어요. 개원가도 거의 지원 안 했고 병원급도 마찬가지고, 아마 이거 유명무실해졌죠.” – 의료기관(종합병원), A4
대부분의 참가자들은 향후 코로나19와 같은 대규모 재난을 대비하기 위해서는 손실보상 제도의 재정비가 필요하다는 의견을 보였다(Figure 4). 재난 발생 시 작동할 수 있는 법적 기반 아래 손실보상 지급 대상, 시기, 보상범위 등의 기준이 사전에 마련되어 의료기관의 적극적인 참여를 유도해야 한다고 주장했다. 특히, 기회비용, 재난 대응을 위한 추가 비용 등 보상범위 확대, 지급시기를 앞당겨야 한다는 의견이 많았다.
“내가 지금 환자 보러 들어가는데 바로 보상이 되어야 하는 거지 ‘너 지금 전쟁해야 하는데 이기면 얼마 주고 지면 하나도 안 준다’ 그러면 어떤 사람이 전투에 뛰어들겠습니까? ‘불 끄는데 일단 불 끄고 와 사후 보상해줄게. 그런데 다치는 건 모른다’고 하면 누가 뛰어들겠어요?” – 의료기관(종합병원), A2
“재난에 동원되는 인력과 시설, 장비에 대해서 감가상각과 노동력 활용 또 그로 인해서 그 사람이 빠지면서 그 병원이 진료 수익을 못 올리게 되는 부분이 있잖아요. 이 두 가지를 계산해서 사전에 계획이 짜여 있어야 한다, 룰이 짜여 있어야 하는 거예요...(생략)... 이자 없는 연장일 뿐이고, 재난 시에 그게 작동하게 되려면 법률 조항이 다르게 구성돼서 재난 발생시 여러 가지 보상 방안들이나 복구 방안들이 있어야 하는데 그런 게 좀 없는 것 같아요.” – 의료기관(종합병원), A3
“추가 자원 투입에 다른 지원 인력들의 추가적인 손실에 대해서는 충분히 고려가 됐나? 라는 생각이 들었어요…(생략)… ‘올해 다 뺐다가 내년도에 환자 다 뺐기면 니가 책임질 거야?’ 이렇게 되잖아요? 그러니까 그 재정적인 그 명분을 줘야죠” – 학계, C16
참가자들은 예방부터 재난위기 대응 그리고 코로나19 이후 회복 등 코로나19 전주기에 걸친 전폭적인 건강보험 수가 지원을 원했다(Table 3). 종합병원 이상 의료기관에서는 코로나19 직접 대응 이외에도 일반환자의 의료서비스 제공 유지에 대한 지원을 강조하였으며, 의원은 의료수익 감소에 대한 재정 영향이 큰 만큼 수가 건 단위 보상이 아닌 위험수당과 같은 일괄적인 현금지원에 대한 의견이 주를 이루었다. 학계에서는 코로나19 이후 의료환경 개선, 제도와 연동된 수가 지원 의견이 대부분이었다.
“우리나라 문화가 병문안을 많이 오고, 외래, 입원에 별의별 사람들이 다 따라오잖아요. 그 사람들을 통제하기 위해서 들어가는 비용…(생략)…정말 출산해야 될 산모인데, 밀접 접촉자라는 이유로 어디서도 안 받아줘서, 구급차로 여기 오다가 낳을 뻔했어요. 그러니까 꼭 확진 환자, 또는 하드웨어로 이렇게 준비하는 것뿐만 아니라 다양한 현장에서 들리는 것들을 급여나, 보상이나, 수가나 이런 걸로 보상할 수 있는 게 좀 더 마련됐으면 하는 바람이에요.” – 의료기관(종합병원), A4
“실제로 의사가 인공호흡기를 핸들링하고 전문적인 식견을 가지고 이 환자들을 관리 하기 위해서 들어가서 조작하고 하는 것에 대한 행위 수가는 하나도 없어요. 예를 들면 일반 기계 환기 행위 수가, 전문 기계 환기 행위 수가 하나도 없어요, 아무것도.” – 의료기관(종합병원), A5
“이 위험수당이 진짜 있는 게 좋긴 하겠네요.” “아니죠. 기존 진료 수가 자체가 부족하죠. 기존 수가가 사실은 말도 안 되게 부족하죠...(생략)...접종 상담 수가가 좀 있으면 좋겠어요. 일단은 기분이 나쁜 건 예방 접종 한 다음에 상담을 열심히 했어요. 처방을 안 하더라도 한참을 했는데도 수가는 없는 거죠.” – 의료기관(의원), A8
“결국 코로나19로 인해 환자들의 행동 패턴이 바뀌면서, 제가 그런 매출 감소를 겪는 거니까 거기에 맞춰서 수가 조정도 되면 좋겠어요...(생략)...우리도 막 이렇게 몇 십만 원 이렇게 싹 던져주면 그런 것도 괜찮을 것 같아요. 현금 지급 그런 거요.” – 의료기관(의원), A9
“지금 백신 이상 반응 때문에 국민들의 불만이 되게 많잖아요. 백신 부작용이라고 하는 것을 입증하기 위해서, 예를 들면 뇌정맥 같은 데서 혈전증이 발생했다고 하는 것을 입증하기 위해서는 MRI를 찍어야 하는 거잖아요. 그러면 MRI를 찍는 비용을 환자가 부담하는 게 맞아요? 국가가 부담하는 게 맞아요. 그것은 검사를 해 봐야 하는 거잖아요, 그렇죠? 그리고 국가는 백신을 맞으라고 했고요.” – 학계, C14
“특별재난지역을 선포하면, 비대면 수가를 대면 대비 200% 주는 거예요. 그러니까 의사도 안 오는 게 좋은 거예요. 의사도 그 상황에는 찝찝하잖아요...(생략)...왕진수가를 ‘너희 COVID 때문에 가기 싫겠지만, 우리가 한시적으로 재난기간에는 왕진 수가를 200% 가산해 줄게, 너희 어차피 병원에 환자 안 오잖아?” – 학계, C16
우리나라는 코로나19 대유행 시기에 의료기관의 붕괴를 막기 위해 약 15조원의 대규모 재정을 투입했고, 이를 통해 의료기관의 손실을 상당부분 보전해 주었다. 연구 결과, 모든 참여자들은 이 정책을 통해 의료기관이 폐업을 하거나 의료시스템이 붕괴되는 것을 방지하는데 상당한 기여를 했다는 데에는 이견이 없었다. 환자 수 급감에서 오는 의료수익 감소로 의료기관은 막대한 재정적 손실을 입었으며, 이러한 재정손실을 지원하기 위해 마련된 손실보상금제도나 건강보험수가 개선에 대해서는 전반적으로 긍정적인 평가를 했다. 하지만 손실보상범위에 대해서는 상당한 인식차이가 존재하였다. 의료기관은 현재 재정손실에 대한 보상 이외에 기회비용, 코로나19 대응으로 인한 추가 비용 및 인센티브, 대유행 이후의 회복기에 대한 지원까지를 손실보상이라고 생각한 반면, 정책결정자는 그렇지 않았다. 전례 없이 큰 비용을 지원했기 때문에 의료기관이 인지하는 손실의 범위까지 고려하지 못했으며, 직접손실에 대한 손실보상금만으로도 충분했다고 판단했다. 일선 의료기관들은 코로나19로 인한 재정 손실이 충분히 보전되지 않았다고 생각하고 있는 반면[19-21], 정부는 대규모의 재정투입으로 의료기관의 재정적 붕괴를 막고 환자 진료를 위한 여력을 확보해 줬다고 평가하고 있어 실제 인식의 불일치가 발생하고 있었다[5,7,8,22].
우리나라는 코로나19 초기에 재정 지원 규모, 범위 등의 의사결정 절차에 대한 명확한 기준이 없었으며 급박하게 재정 투입을 결정했다. 실제 2020년 코로나19 PCR 검사 도입, 인플루엔자 동시 PCR, 신속항원검사 등재, 코로나19 대응 의료인력 감염관리 지원금 마련 등 한시적 건강보험 급여 적용 등 상황에 따라 건강보험정책심의위원회(이하 건정심) 의결이 이뤄져야 하는 안건들이 쏟아졌다. 이에 신속한 대응이 필요하지만 쟁점이 크지 않은 사안은 선조치한 뒤 건정심에 사후 보고하기도 했다[23]. 또한, 손실보상금 지원은 초기에는 정부나 지방자치단체의 지시에 따라 병상을 비우거나, 폐쇄·업무조치를 취한 병원급 이상 의료기관만 보상해 주었으며, 개산급으로 조기지급 받은 의료기관은 향후 최종 보상액에서 개산급을 차감하는 방식으로 지원받았다. 이러한 긴급재난 시 가동되는 의사결정체계의 부재와 보수적인 손실보상지원 제도 등은 재정지원에 대한 정부와 의료기관의 체감차이에 원인으로 가늠해 볼 수 있다[24].
그렇다면 다른 나라는 이 문제를 어떻게 대처했을까? 미국, 유럽 등 다른 나라들도 우리나라처럼 의료기관의 경제적 손실을 보상하기 위해 세금과 건강보험재정을 결합하여 단기적인 재정지원 정책을 만들어 대응한 것은 동일했다[4,25]. 하지만 재정지원 범위를 우리니라 보다 더 포괄적으로 설정하여 지원하였다. 예를 들어 미국은 보건의료시스템 전반에 발생한 피해를 보상하기 위해 재정지원 범위를 매우 포괄적으로 설정하여 거의 대부분의 비용을 보상해 주었다. 2020년 4월 24일 미국 보건복지부 소속 병원 및 제공자 보조금(Health and Human Services Hospital and Provider Grants)을 통해 코로나19 환자의 직접 치료비용, 비응급 수술의 취소로 인한 의료수익 손실, 시설 및 인력 등의 인프라 지원 비용을 일괄 지원했다. 인프라 지원 범위에는 코로나19관련 의료장비 비용, 코로나19 대응을 위한 임시 구조물의 건축, 기존 시설의 개조 및 병상 확충 비용, 부대시설 임대비, 인건비, 근로자 교육비까지 포함되어 있다[26,27]. 독일은 사회건강보험(Social Health Insurance)과 연방 세금으로 기금을 마련하여 의료기관을 지원했고, 영국과 헝가리의 경우 기존 입원 포괄수가제(Diagnosis-Related Group)제도를 한시적으로 중단하고 총액예산제로 변경하여 운영했다[28,29]. 독일과 폴란드는 실제 코로나19 최전선에 있는 의료인에 사기를 진작시키기 위해 의료인의 급여를 50%에서 100%까지 인상하였고 이를 위해 건강보험재정과 세금으로 별도 기금을 마련하여 현금지급 형태로 지원하였다[28,30]. 이러한 다른 나라의 대처는 우리나라가 향후 재정지원 정책을 설정하는데 타산지석이 될 것이다.
국제적으로도 보건의료시스템 붕괴를 막기 위해서는 코로나19 직접적 대응 이외 기존 의료서비스 제공 지속성 유지 역량 강화가 필요하다고 강조하고 있으며, 이를 회복탄력성(resilience)이라고 정의하고 있다[31]. 한 사례로 세계보건기구(World Health Organization, WHO)에서는 보건의료체계 붕괴를 막기 위해 전략으로 Dual-Track Health System(DTHS) 즉, 재난으로 인한 직접적인 영향을 받는 의료영역과 기존 의료서비스의 회복 등에 균형을 유지해야 한다고 권고하고 있다[32]. 하지만 우리나라의 이번 대응을 살펴보면 일부 미흡한 점이 있었다. 정부의 재정지원 영역이 코로나19 환자 치료와 방역, 검사 등 직접 대응 역량에 집중했고, 기존 의료서비스를 유지하는 것에 대한 지원이 미흡했기 때문이다. 이는 일부 어쩔 수 없는 선택이기도 했다. 대규모 사회재난으로 지원정책을 급박하게 마련했기 때문에 코로나19 직접 대응 역량에 더 집중할 수밖에 없었고, 코로나19 이외 필수의료 영역 지원 등에 소홀할 수밖에 없었을 것이다. 이러한 노력을 WHO에서도 권고하고 있으며, 코로나19와 같은 대규모 재난 시에는 충분한 재정을 할당하여 의료수요 수용력(surge capacity)을 급증시켜 재난에 대응하면서 동시에 필수의료 서비스를 제공하는 역량을 갖춰야 한다고 권고하고 있다[33]. 현재 우리나라의 경우, 일부 의료기관에서는 코로나19 환자 진료뿐만 아니라 그 외 일반환자의 진료기능도 유지할 수 있는 DTHS 제도를 도입하여 자리잡아 가고 있지만 이러한 시스템을 마련하고 지원하기 위한 지침과 재정 지원 등은 없는 실정이다[34]. 따라서 향후 다시 도래할 대규모 신종감염병에 대응하기 위한 시스템 개선이 필요하다.
이 연구는 질적 연구로서 다음과 같은 제한점을 갖는다. 이 연구는 심층인터뷰 방식으로 참가자 유형을 대표하거나 결과를 일반화시키기에는 무리가 있다. 그럼에도 불구하고 이 연구는 코로나19라는 특수한 상황에서 다양한 이해당사자들의 관점을 집중적으로 논의하고 민감한 주제에 대해 깊이 탐색하였다는 장점이 있다. 또한, 국제 동향에 맞게 코로나19의 대응 정책에 대한 평가와 점검에 대해 시도하였다. OECD에서는 코로나19 대응 평가 프레임워크를 개발하여 팬데믹 대응의 첫 15개월 동안의 18개 국가의 대응 정책 평가 결과를 공개하였다[13].
이번 정부의 재정지원정책이 코로나19로 인한 보건의료체계 붕괴를 막는데 지대한 역할을 하였다. 코로나19와 같은 신종감염병은 앞으로도 주기적으로 대유행 할 가능성이 매우 높으며, 이를 효과적으로 대응하기 위해서는 재난 대응에 최전선에 있는 의료공급자를 위한 충분한 재정적 보상이 뒤따라야 한다. 이에 대비하기 위해서는 기존 지불 제도의 변화를 꾀하여 조세와 건강보험재정이 상시적으로 가동할 수 있고, 직접적 재난 대응역량 강화, 기존의 의료서비스 유지, 그리고 유행이 끝난 후의 회복탄력성까지 고려한 보건의료시스템의 재설계가 필요하다. 따라서 지금은 이 모든 과정에 재정지원금을 투입하는 것에 대해 전향적으로 검토가 필요한 시점이다.
Table 1.
Characteristics of participants.
Table 2.
Structure of interview guideline.
Table 3.
Feedback to improve policies for health insurance reimbursement for financial losses of hospitals.
참고문헌
1. Yun E, Ko HJ, Ahn B, Lee H, Jang WM, Lee JY. Expanding medical surge capacity to counteract COVID-19: South Korea's medical fee adjustment through the national health insurance system. Risk Manag Healthc Policy. 2022;15:2031-42. PMID: 36348756



2. Joo YS. The reality and challenges of public health care shown by COVID-19. Health and welfare policy forum. 2022;1(9):2-4.
3. Park JH, Lee JC, Kim KH. Financial loss of medical clinics resulted from the COVID-19 outbreak in Korea. Journal of the Korean Medical Association. 2020;63(12):798-805. 
4. Waitzberg R, Gerkens S, Dimova A, Bryndová L, Vrangbæk K, Jervelund SS, et al. Balancing financial incentives during COVID-19: A comparison of provider payment adjustments across 20 countries. Health Policy. 2022;126(5):398-407. 
5. Ministry of Health and Welfare. Payment of KRW 347.9 billion in loss compensation in January 2022 [Internet]. Sejong, Korea: Ministry of Health and Welfare; 2023;[cited 2023 Jan 13] Available from: https://www.mohw.go.kr/react/al/sal0301vw.jsp?PAR_MENU_ID=04&MENU_ID=0403&page=1&CONT_SEQ=369935.
6. Ministry of Health and Welfare. Current status of the national health insurance medical fee introduced by the Korean government in response to COVID-19. Sejong, Korea: Ministry of Health and Welfare; 2021.
7. Ministry of Health and Welfare. press release. Promotion of phased adjustment of designated hospital beds for COVID-19 [Internet]. Sejong, Korea: Ministry of Health and Welfare; 2023 [cited 2023 Feb 06] Available from: https://www.mohw.go.kr/react/al/sal0301vw.jsp?PAR_MENU_ID=04&MENU_ID=0403&page=1&CONT_SEQ=374742.
8. Medicaltimes. 1.46 trillion won invested in non-face-to-face treatment during the pandemic [Internet]. Seoul, Korea: Medicaltimes; 2023 [cited 2023 Feb 06] Available from: https://www.medicaltimes.com/Main/News/NewsView.html?ID=1148517.
9. Razu SR, Yasmin T, Arif TB, Islam MS, Islam SMS, Gesesew HA, et al. Challenges faced by healthcare professionals during the COVID-19 pandemic: A qualitative inquiry from Bangladesh. Front Public Health. 2021;9:2296-565. 
10. Aslanyan L, Arakelyan Z, Atanyan A, Abrahamyan A, Karapetyan M, Sahakyan S. Primary health-care providers challenged during the COVID-19 pandemic: a qualitative study. BMC Primary Care. 2022;23(1):2731-4553. PMID: 36463103



11. Qian Liu, Dan Luo, Joan E Haase, Qiaohong Guo, Xiao Qin Wang, Shuo Liu, et al. The experiences of health-care providers during the COVID-19 crisis in China: a qualitative study. The Lancet Global Health. 2020;8(6):790-8.
12. Wanat M, Hoste M, Gobat N, Anastasaki M, Böhmer F, Chlabicz S, et al. Transformation of primary care during the COVID-19 pandemic: experiences of healthcare professionals in eight European countries. The British journal of general practice. 2021;71(709):634-42. PMID: 33979303



13. OECD Policy Responses to Coronavirus (COVID-19). First lessons from government evaluations of COVID-19 responses: A synthesis. Paris, France: OECD; 2021.
14. Boyce C, Neale P. Conducting in-depth interviews: a guide for designing and conducting indepth interviews for evaluation input. Pathfinder International; 2006.
15. Joffe H. Thematic analysis. Qualitative research methods in mental health and psychotherapy: a guide for students and practitioners. 2012;25:210-23. 
16. Peel Karen L. A beginner's guide to applied educational research using thematic analysis. Practical Assessment, Research, and Evaluation. 2020;25(2):1-15.
17. Braun V, Clarke V. Using thematic analysis in psychology. Qualitative Research in Psychology. 2006;3(2):77-101. 
18. Michael QP. Qualitative research and evaluation methods. 4th Ed. California, USA: SAGE Press; 2002.
19. Medipana. COVID-19 frontline public hospital beds are still 'half cut'... Compensation for loss needs to be expanded [Internet]. Seoul, Korea: Medipana; 2023;[cited 2023 Jan 12] Available from: https://www.medipana.com/medician/view.php?page=6&sch_menu=2&sch_smenu=2001&sch_cate=A&news_idx=305058.
20. Medigatenews. Limitations of the ‘Infectious Disease Prevention Act’ revealed by COVID-19… Institutionalization of early clinical research and clarification of bedside compensation [Internet]. Seoul, Korea: Medigatenews; 2023 [cited 2023 Jan 12] Available from: https://m.medigatenews.com/news/1475056057.
21. Medigatenews. The government, COVID-19 loss compensation of 700 billion and loan support of 400 billion, etc., but... Helpless in the hospital's financial difficultie [Internet]. Seoul, Korea: Medigatenews; 2023 [cited 2023 Jan 13] Available from: https://m.medigatenews.com/news/2142303094.
22. Heo JW. Evaluation and implications of fiscal response to the economy during the COVID-19 crisis. Korea Development Institute Economic Outlook First half 2021; 2021.
23. Doctorsnews. Creating a 'quick' health insurance decision-making system, such as medical fees in case of disaster [Internet]. Seoul, Korea: Doctorsnews; 2023 [cited 2023 May 2]. Available from: https://www.doctorsnews.co.kr/news/articleView.html?idxno=143914.
24. Doctorsnews. Covid-19 loss compensation 'soon to be paid'..."Hospitals with large losses first" [Internet]. Seoul, Korea: Doctorsnews; 2023 [cited 2023 May 2]. Available from: https://www.doctorsnews.co.kr/news/articleView.html?idxno=134177.
25. European Observatory on Health Systems and Policies. COVID-19 health system response monitor. [Internet]. Brussels, Belgium: European Observatory on Health Systems and Policies; 2023 [cited 2023 Feb 25] Available from: https://eurohealthobservatory.who.int/monitors/hsrm/overview.
26. American Medical Association. Summary of the paycheck protection program and health care enhancement act (COVID 3.5) [Internet]. Ilinois, USA: American Medical Association; 2023 [cited 2023 Mar 2]. Available from: https://www.ama-assn.org/delivering-care/public-health/summary-paycheck-protection-program-and-health-care-enhancement-act.
27. Eck WB, Kersey LE, Vafaeenia P. Update: Paycheck protection program and health care enhancement act increases funds available to hospitals and health care providers [Internet]. Washington DC, USA: Seyfarth; 2023 [cited 2023 Mar 2]. Available from: https://www.seyfarth.com/news-insights/update-paycheck-protection-program-and-health-care-enhancement-act-increases-funds-available-to-hospitals-and-health-care-providers.html.
28. European Observatory on Health Systems and Policies. COVID-19 health system response monitor. Germany Policy Responses [Internet]. Brussels, Belgium: European Observatory on Health Systems and Policies; 2023 [cited 2023 Feb 25]. Available from: https://eurohealthobservatory.who.int/monitors/hsrm/hsrm-countries/hsrm/germany/paying-for-services/health-financing.
29. Quentin W, Albreht T, Bezzina A, Bryndova L, Dimova A, Gerkens S, et al. Adjusting hospital inpatient payment systems for COVID-19. Eurohealth. 2020;26(2):88-92.
30. European Observatory on Health Systems and Policies. COVID-19 health system response monitor. Poland policy responses [Internet]. Brussels, Belgium: European Observatory on Health Systems and Policies; 2023 [cited 2023 Feb 25]. Available from: https://eurohealthobservatory.who.int/monitors/hsrm/hsrm-countries/hsrm/poland/paying-for-services/health-financing.
31. Thomas S, Sagan A, Larkin J, Cylus J, Figueras J, Karanikolos M. Strengthening health systems resilience – key concepts and strategies. Copenhagen, Denmark: European observatory on health systems and policies; 2020.
32. World Health Organization Regional Office for Europe. Strengthening and adjusting public health measures throughout the COVID-19 transition phases: policy considerations for the WHO European Region. Copenhagen, Denmark: WHO Regional Office for Europe; 2020.
33. European Observatory on Health Systems and Policies & World Health Organization. Regional Office for Europe. Managing health systems on a seesaw: balancing the delivery of essential health services whilst responding to COVID-19. Eurohealth. 2020;26(2):63-7.