간호 관련 환자안전사건의 특성과 질적 내용 분석: 의료 소송 판결문(2014~2018년)을 이용한 이차자료 분석
Characteristics of Nursing-related Patient Safety Incidents and Qualitative Content Analysis: Secondary data Analysis of Medical Litigation Judgment (2014~ 2018)
Article information
Trans Abstract
Purpose
This study aimed to identify the characteristics of patient safety incidents (PSIs) related to nursing and to provide primary data for preventing the recurrence of similar incidents.
Methods
This secondary analysis study included damage claims rulings filed for clinical negligence from 2014 to 2018 that contained the keyword ‘nurse’. It excluded judgments irrelevant to nursing care and in which clinical negligence or causal damages were overruled. A total of 93 cases were analyzed. The characteristics of PSIs were derived through descriptive statistics, and two instances of nursing-related PSIs were examined by qualitative content analysis focusing on root causes.
Results
The analysis of PSIs related to nursing suggested that the medical institutions where the PSIs occurred most frequently were hospitals, and the most common types of PSIs were medication, surgery, and treatment/procedure, in that order. In addition, it indicated that nursing-related PSIs occurred most frequently in general wards during the day shift, with the most common related nursing practice being managing potential risk factors. The qualitative analysis showed that careless monitoring and institutional inertia were causes of PSIs.
Conclusion
To prevent nursing-related PSIs, nurses need to individually monitor and assess patient conditions. In addition, support should be accompanied by the improvement in the systems in place aimed at preventing the recurrence of nursing-related PSIs at the institutional and national level, such as securing appropriate nursing personnel and improving labor conditions.
Ⅰ. 서론
1. 연구 배경 및 필요성
세계보건기구(World Health Organization)는 환자안전사건(Patient safety incident)을 ‘보건의료인이 환자에게 보건의료서비스를 제공하는 과정에서 불필요한 위해가 발생하였거나 발생할 우려가 있었던 사건(An event or circumstance which could have resulted, or did result, in unnecessary harm to a patient)’으로 정의한다[1]. 이러한 환자안전사건은, 위해가 환자에게 도달하지 않은 경우와 도달한 경우로 분류된다. 전자를 근접오류(Near miss)라고 한다. 후자는 사건이 발생, 환자에게 도달하였으나 실질적인 위해가 나타나지 않은 경우인 무위해사건(No-harm incident)과 위해가 나타난 위해사건(Harmful incident)으로 나뉜다. 또한, 위해사건은 사건의 예방 가능성 유무에 따라서, 예방 가능한 위해사건(Adverse event)과 예방 불가능한 위해사건(Adverse reaction)으로 나누어진다[2]. 우리나라 「환자안전법」에서는 환자안전사고를 ‘보건의료인이 환자에게 보건의료서비스를 제공하는 과정에서 보건복지부령으로 정하는 위해가 발생하였거나 발생할 우려가 있는 사고’1 로 정의하고 있다.
우리나라에서는 환자안전사건의 발생 현황을 파악하고 재발을 방지하기 위해 환자안전사건 실태조사 시행, 자발적 보고시스템 운영 등 다양한 노력이 이루어지고 있다. 그런데도 국가 전체적으로 환자안전사건이 얼마나 어떻게 발생하고 있는지 정확하게 파악하기는 어려우며, 여러 기관의 정보를 통해 대략적인 파악만이 가능하다.
첫째로, 「환자안전법」에 근거하여 2016년부터 운영되고 있는 환자안전보고학습시스템이다. 환자, 보호자, 보건의료인, 환자안전전담인력 등이 환자안전사건에 대한 보고를 의무적 및 자율적으로 보고할 수 있다. 2017년 연 3,864건의 환자안전사건이 보고되었고, 그 후로 2019년 11,935건, 2021년 13,146건으로 꾸준히 증가하는 추세를 보였다. 환자안전사건 보고 건수는 문자 그대로 시스템에 보고가 이루어진 건수일 뿐 우리나라의 환자안전사건이 절대적으로 그만큼 발생하였다는 의미로 해석할 수는 없다[3]. 둘째로, 환자안전사건이 발생하면 환자 측과 의료진 측이 사적으로 합의하기도 하고, 의료분쟁까지 이어지게 된다면 주로 제삼의 공공기관인 법원, 한국의료분쟁조정중재원, 한국소비자원의 도움을 받게 된다. 의료분쟁은 크게 기관에 따라 의료소송, 조정 및 중재, 피해구제 절차 등으로 나타날 수 있다. 따라서, 민사 손해배상(의료) 소송 사건, 한국의료분쟁조정중재원의 조정 중재 사건과 한국소비자원의 피해구제사건 접수 현황을 통해 우리나라 환자안전사건 발생 현황을 일정 부분 추정할 수 있다. 전국 법원에 환자안전사건으로 인한 손해배상을 청구하는 제1심 손해배상(의료) 소송 접수 건수는 최근 특정 추세를 보이고 있지는 않다[4]. 「의료사고 피해구제 및 의료분쟁 조정 등에 관한 법률」에 근거하여 2012년 설립된 한국의료분쟁조정중재원의 조정·중재 접수 건수는 2018년부터 2022년까지 약간의 감소 추세를 보인다. 접수 후 개시된 사건 수는 2019년 1,784건으로 최고치를 기록한 뒤 2022년 1,392건까지 감소하였다[5]. 「소비자보호법」에 근거하여 설립된 한국소비자원에 의료서비스 피해구제신청은 2021년 707건이 접수되었다[6]. 2021년 한 해 법원, 한국의료분쟁조정중재원, 한국소비자원으로 접수된 의료분쟁의 건수는 총 4,146건이다. 의료분쟁까지 이어지지 않거나 사적 합의를 이룬 경우를 모두 고려한다면 전체 환자안전사건 발생 수는 이보다 더욱 많을 것으로 추정된다.
환자안전사건은 환자, 의료진, 의료기관, 나아가 국가 보건의료체계에 악영향을 미친다[7]. 보건의료시스템은 환자안전 문제를 직면하고 있는 가운데, 이러한 위험을 관리하기 위해 이루어지고 있는 노력은 환자안전사건으로부터의 학습이다[8]. 이는 이미 안전과 관련된 항공 및 산업공학 등에서 활용되고 있는 방법으로, 가벼운 안전사건에서부터 심각한 위해가 발생한 사건까지, 내용을 수집 및 분석하여 학습하는 것을 일컫는다[8]. 이처럼 이미 발생한 환자안전사건에 대하여 그 경위와 원인 등을 분석하는 것은 보건의료서비스를 제공하면서 시스템 및 인적 요인의 취약점을 발견하는 데에 큰 도움이 된다. 즉, 환자안전사건으로부터 그 원인을 분석하는 것은 개인, 기관 및 국가 차원에서 시스템을 강화하고 오류의 재발을 방지하는 데에 있어 선행되어야 한다[9].
이러한 환자안전사건으로부터 학습에 있어 중요한 전제 중 하나는 ‘인간이라는 존재가 오류를 범하기 쉬운 존재이고, 인간은 자기 능력을 과대평가하거나 자신의 한계를 과소평가할 수 있다’라는 점을 인정하는 것이다[10]. 또한, 인간은 사고의 직접적인 원인이 아니고, 복잡하고 불완전한 시스템의 구성 요소임을 인지하는 것은 오류를 저지른 의료진 개인을 비난하는 것이 부적절하다는 것을 일깨워 준다[9].
이미 발생한 환자안전사건으로부터의 학습은 간호 영역에서도 매우 중요하다. 그 근거로써, 첫째로, 2022년 기준 임상 간호 인력은 전체 임상보건의료 인력 중 약 64.7%를 차지한다[11]. 둘째, 간호업무의 특성상 보건의료서비스 제공의 최접점에 있어[12], 환자가 의료기관에 처음 내원하였을 시부터 퇴원 혹은 사망할 시까지 지속해서 관여하며 환자안전사건으부터 환자를 방어하는 최후의 보루라고 할 수 있다. 셋째로, 간호사는 타 의료진과의 팀워크, 장비, 의료기관의 근무 환경, 조직, 문화 등 시스템의 다른 요소 간 상호작용의 영향을 상대적으로 많이 받는다[13]. 또한, 환자안전보고학습시스템에 보고된 환자안전사건 중 가장 많은 부분을 차지하는 낙상과 투약은 간호업무와 깊은 관련성이 있다[3]. 선행연구를 보면 전체 의료소송 중 간호 관련 건수는 8~10%를 차지하였는데[14], 간호 인력이 점차 증가하는 점, 간호업무 또한 타 의료행위와 같이 전문화 및 분업화되는 점 등에 비추어 보면 현재는 이보다 높은 비율을 차지함을 추정할 수 있다. 이와 같은 이유로 간호 관련 환자안전사건에 대한 특성 및 원인을 분석하여 재발을 방지하는 것이 필수적이며, 이러한 과정을 통해 의료기관 내 환자안전을 보장하고 질을 향상할 수 있다.
하지만 우리나라의 경우 간호 관련 환자안전사건 현황과 원인에 관한 연구가 제한적으로 이루어진 상태이며[15,16], 특성과 원인에 대한 체계적인 분석을 통한 연구 결과가 간호 관련 환자안전사건 재발 방지에 이바지할 것으로 기대된다[8]. 이에 이 연구에서는 일반인에게도 공개되어 있어 자료의 구득이 쉬운 의료소송 판결문을 중심으로 간호 관련 환자안전사건의 특성을 파악하고, 대표사례를 분석함으로써 유사 환자안전사건의 재발 방지를 위한 기초자료를 제공하고자 한다.
2. 연구 목적
이 연구의 목적은 간호 관련 환자안전사건의 일반적 및 간호 관련 특성을 파악하고 근본원인을 분석하는 것으로 구체적인 목적은 다음과 같다.
첫째, 간호 관련 환자안전사건의 일반적 및 간호 관련 특성을 파악한다.
둘째, 관련 간호행위별 간호 관련 환자안전사건의 대표사례를 선정하여 근본원인을 중심으로 질적 내용분석을 수행한다.
셋째, 간호 관련 환자안전사건의 재발 방지를 위해 환자, 의료진, 의료기관 차원의 대책을 제시한다.
II. 연구 방법
1. 연구설계
이 연구는 간호 관련 환자안전사건의 일반적 및 간호 관련 특성을 파악하고, 대표사례를 분석하기 위해 2014년부터 2018년까지 5년간 우리나라 각급 법원에 접수된 의료소송 판결문을 활용하여 분석한 이차자료 분석연구이다.
2. 연구 대상
연구 대상의 선정 기준은 ① 2014년 1월부터 2018년 12월까지 각급 법원에 접수된 민사 손해배상(의료) 사건의 판결문, ② 대법원 판결문 검색시스템에 ‘간호사’를 키워드로 검색하였을 때 검색 결과로 제시되며, 의료진의 과실이 인정된 판결문으로 설정하였다[19]. 제외기준은 ① 의료진의 과실이 인정되지 않아 원고, 즉 환자 측이 패소한 판결문, ② 이 연구에서 정의한 간호 관련 환자안전사건과 관련이 없어 연구 목적에 부합하지 않는 판결문으로 설정하였다. 선정 기준에 맞는 469개 판결문을 열람하였고, 첫 번째 기준으로 254개 판결문을, 두 번째 기준으로 74개 판결문을 제외하였다. 141개의 판결문 중 같은 사건을 다룬 제1심, 항소심, 상고심 판결문은 하나의 사례로 보아 최종적으로 총 93건의 사례를 선정하였다(Figure 1).
연구자 1인은 간호 관련 환자안전사건의 일반적 및 간호 관련 특성을 분석한 내용을 바탕으로 질적 내용분석의 대표사례를 선정하였다. 사례 선정에 있어 의료소송 판결문 분석의 다수 경험이 있는 의과대학 교수 1인과 논의를 거쳐 의견의 일치를 이루었다. 모든 환자안전사건 사례에 대하여 관련 간호행위를 분석하여 7가지로 분류하였고, 각 관련 행위별로 의사나 다른 보건의료인력의 과실보다 간호사의 과실이 드러나는 사례를 하나씩 선정하였다. 이후 환자안전사건의 관련 간호행위의 빈도와 간호사의 과실이 사건의 주요 쟁점이었는지 여부 등을 고려하여 최종적으로 대표사례 2건을 선정하였다[20].
3. 연구 도구
간호 관련 환자안전사건의 일반적 특성을 파악하기 위해 의료소송 판결문을 분석한 선행연구와 환자안전보고학습 시스템의 분류 방법에 따라 사건 해결 기간[21], 사건 발생 의료기관 유형[22], 환자에게 발생한 위해 정도[3], 환자안전사건 유형[3,23]을 계량적 분석 변수로 구성하였다. 간호 관련 특성을 파악하기 위한 분석 변수는 사건 발생 간호 부서[3], 사건 발생 교대근무 시간[24], 관련 간호행위[17], 관련 간호행위별 환자안전사건 유형으로 구성하였다.
질적 내용분석에서는 근본원인분석(Root Cause Analysis) 에 집중하였는데 이는 예상하지 못했던 악결과가 생긴 사건에 대해서 원인이 되는 요소(왜)와 내재적인 기여 요인(어떻게)을 파악하고 분석하는 방법이다[25]. 근본원인분석 시 의료진 개인의 잘못, 책임보다는 전체 의료진의 상호 작용, 의료체계 등 시스템과 의료 전달 과정에 집중하였다[26]. 즉, 이러한 분석을 통하여 비슷한 유형의 사건이 재발하는 것을 방지하기 위해 집중해야 할 대책을 제시하고자 하였다[27].
4. 자료수집 및 분석
제 1저자가 2019년 8월 판결서 방문 열람 및 사본 제공 제도를 이용하여 연구자료를 수집하였다. 위 연구자는 판결서 방문 열람을 사전 신청한 후 법원도서관 내 판결정보 특별열람실에 방문하여 대법원의 판결문 검색시스템을 이용하여 판결문을 열람하였다. 연구 대상의 선정 및 제외기준에 따라 최종적으로 총 93건의 사례를 선정한 뒤 판결서 사본 제공 제도를 이용하여 각 법원에서 개인정보가 모두 비실명화 처리된 판결문을 전자메일로 송부받았다.
수집된 자료에 대해 계량적 분석 변수들을 활용하여 기술적 통계분석을 시행하였다. 분석 프로그램으로는 IBM SPSS Statistics for Windows, Ver. 25.0(IBM Corp., 2017)을 활용하였다. 의료소송까지 이어진 간호 관련 환자안전사건이 발생하게 된 원인을 세밀하게 분석하기 위해 질적 내용분석을 시행하였다. 연구팀은 엄밀성을 확보하며 간호 관련 환자안전사건의 원인을 파악하기 위해 다음과 같은 절차에 따라 질적 내용분석을 하였다[20,28]. 첫째, 간호사이자 보건학 석사과정생인 연구자 1인이 주도적으로 질적 내용분석 및 근본원인에 따른 재발 방지대책을 고안하였다. 분석된 결과를 연구팀 및 환자안전전담 인력으로 근무한 경력이 있는 간호사이자 보건학석사 1인이 검토하였다. 검토 결과 의견이 다를 경우 연구진의 의견이 일치될 때까지 논의하였다. 최종 결과는 간호대학 교수 1인과 의료소송 판결문 질적분석의 다수 경험이 있는 의과대학 교수 1인 및 간호사이자 보건학박사 1인이 검토하였다[23].
5. 윤리적 고려
이 연구는 「생명윤리 및 안전에 관한 법률」에 따라 연구 내용과 방법 등에 대해 연세의료원 연구심의위원회(Institutional Review Board)에서 심의, 승인 후 진행하였다. 연구 대상인 판결문은 대법원 방문 열람제도 및 판결문 사본 제공 제도 등을 통하여 누구나 구득할 수 있는 자료로, 연구자가 판결문을 취득할 때는 개인정보가 모두 비실명화 처리되어 있다. 이에 따라 이 연구의 위험 수준은 Level I의 최소위험으로 판단되었다(승인번호: Y-2019-0085).
III. 연구 결과
1. 간호 관련 환자안전사건의 일반적 특성
간호 관련 환자안전사건이 발생한 시점으로부터 최종심판결 선고일까지의 기간을 사건 해결 기간으로 보았을 때 평균 해결 기간은 약 3.4년, 최소 1.1년, 최대 8.2년이 소요되었다. 간호 관련 환자안전사건이 발생한 의료기관은 요양병원을 제외한 병원급 이상 의료기관이 71건(76.3%)으로 가장 많았고, 의원이 12건(12.9%), 요양병원이 10건(10.8%)으로 뒤를 이었다. 사건으로 인해 환자에게 발생한 위해 정도는 사망이 50건(53.8%)을 차지하였고, 영구적인 손상 또는 부작용이 29건(31.2%)으로 나타났다. 치료 후 후유증 없이 회복된 경우는 5건(5.4%)으로 나타났다. 환자안전사건 유형을 기타를 포함한 16가지로 분류하였는데, 투약이 17건(18.3%), 수술이 14건(15.1%), 처치·시술이 13건(14.0%), 분만이 12건(12.9%)이었다(Table 1).
2. 환자안전사건의 간호 관련 특성
환자안전사건이 발생한 간호부서는 일반병동이 25건(26.9%)으로 가장 많았고, 중환자실, 수술실, 분만실이 각 11건(11.8%)으로 나타났다. 환자안전사건은 낮번(오전 7시-오후 3시)에 39건(41.9%)으로 가장 빈번하게 발생하였고, 초번(오후 3시-오후 11시)에는 29건(31.2%), 밤번(오후 11시-오전 7시)에는 15건(16.1%)으로 나타났다. 사건과 관련된 간호행위는 잠재적 위험 요인 관리가 40건(43.0%), 약물 및 비경구요법과 생리적 통합유지가 각 16건(17.2%), 15건(16.1%) 순이었다. 안전과 감염관리는 10건(10.8%), 간호 관리와 전문성 향상은 8건(8.6%)이었다(Table 2).
관련 간호행위별로 환자안전사건 유형을 비교하여 결합하였다. 총 93건의 환자안전사건 중 가장 높은 빈도를 보인 관련 간호행위인 잠재적 위험 요인 관리(Management of potential risk factors)는 연구 대상에서 주로 대상자 상태 모니터링, 응급상황 대처, 검사 전·중·후 간호, 수술 전·중·후 간호, 출산 전·중·후 간호의 형태로 나타났는데, 이를 환자안전사건 유형과 비교 및 결합한 결과 분만이 12건으로 가장 많은 수를 차지하였다. 또한, 처치·시술이 7건, 마취가 6건, 수술 및 진단이 각 5건으로 뒤를 이었다. 약물 및 비경구요법(Medication & parenteral nutrition)은 두 번째로 높은 빈도수를 보인 간호행위로, 주로 투약의 형태로 판결문에 제시되었다. 이에 해당하는 환자안전사건 유형은 전체 16건 중 투약이 15건으로 대부분을 차지하였다. 세 번째는 생리적 통합유지(Maintenance of physiological integrity)로 호흡, 순환, 감각 유지 간호, 배액 관리, 상처 관리 등의 형태로 판결문에서 제시되었다. 이에 대한 환자안전사건 유형은 다양하게 나타났는데 수술 4건, 처치·시술 및 기타가 각 3건, 식사 2건을 차지하였다. 안전과 감염관리(Safety & infection control)는 감염관리, 손상 및 사고 예방관리, 환경관리 등으로 판결문에 제시되었고, 환자안전사건 유형으로는 전체 10건 중 낙상 5건, 기타 3건으로 나타났다. 간호 관리와 전문성 향상(Nursing management & professionality improvement)은 간호기록, 환자 상태 보고, 보건 의료팀과의 협력 부분이 의료소송 판결문에서 강조되었다. 이는 환자안전사건 총 8건 중 수술 5건, 진단 2건 등으로 나타났다(Table 3).
3. 간호 관련 환자안전사건 대표사례의 질적 내용 분석
간호 관련 환자안전사건의 원인을 파악하기 위해 대표사례 두 건을 선정하여 질적 내용분석을 수행하였다.
1) 약물 및 비경구요법 관련 대표사례
약물 및 비경구요법 관련 환자안전사건의 대표사례는 수원지방법원 2018. 7. 3. 선고 2016가합76493 판결이다. 아래는 판결문에 제시된 환자안전사건에 대한 정보를 최대한 수집하여 시간의 흐름에 따라 정리한 사건 개요이다.
환자는 종합건강검진을 받기 위해 2013. 6. 22. 피고 의원 검진센터에 방문하여 같은 날 11:10경 미다졸람(midazolam, 진정제)과 프로포폴(propofol, 전신마취제) 등을 투여받고 수면 마취 하에 위내시경 검사를 받았다. 환자는 검사를 마치고 회복실에서 회복 중이었다. 담당의 A는 베카론(vecuronium, 근이완제, 신경근차단제)을 정맥주사로 투여할 것을 회복실 간호사에게 구두로 처방하였다. 회복실 간호사는 11:17경 담당의 A의 구두 처방에 따라 베카론을 정맥주사로 투여하였는데, 환자는 청색증을 보였고 의식이 저하되었으며 발작 증상이 나타났다. 당시 환자는 산소포화도가 88%였는데, 이에 피고 의원 의료진은 환자에게 산소를 공급하고 생리식염수를 주입, 플루닐(flumazenil, 해독제)을 투여하였으며 가슴압박을 시작하였다. 12:10경 환자의 산소포화도는 97%로 측정되었고, 마취과 전문의 B는 아트로핀(atropine, 진경제), 피그민(pyridostigmine, 근신경계질환 치료제), 코티캡(hydrocortisone, 코르티코스테로이드), 에페드린(ephedrine, 진해거담제)을 각 처방 및 투여하였다. 12:28경 환자는 다시 발작 증상을 보여 피고 의원 의료진들은 타 의원의 신경과 전문의 C를 불러와 환자의 상태를 확인하도록 하였다. 위 신경과 전문의 C가 13:00경 환자의 상태를 확인한 후 상급병원에서의 치료가 필요하다고 판단하여 13:29경 상급병원 응급실로 전원 조치하였다. 환자는 현재 저산소성 뇌손상으로 인한 의식장애, 사지마비 등의 식물인간 상태이다.
환자 측은 피고 의원 담당의 A가 근육이완제를 진통제로 오인하여 잘못 구두 처방한 과실, 잘못 처방된 약물을 회복실 간호사가 확인하지 않고 투여한 과실, 피고 의원 의료진의 약물 투여 후 경과 관찰상 과실 및 응급조치 상 과실을 주장하였고, 법원은 응급조치 상 과실을 제외한 나머지 과실을 모두 인정하였다.
근접요인을 분석하기 위해 일련의 의료행위 중 어느 단계에서 사건이 일어났는지 분석한 결과 약물 처방단계, 약물 투여 준비 단계, 환자 경과관찰 단계에서 사건이 발생하였다. 연관된 인적 요인은 의료진 측 요인, 시스템적 요인은 의료인력의 부족으로 도출되었다.
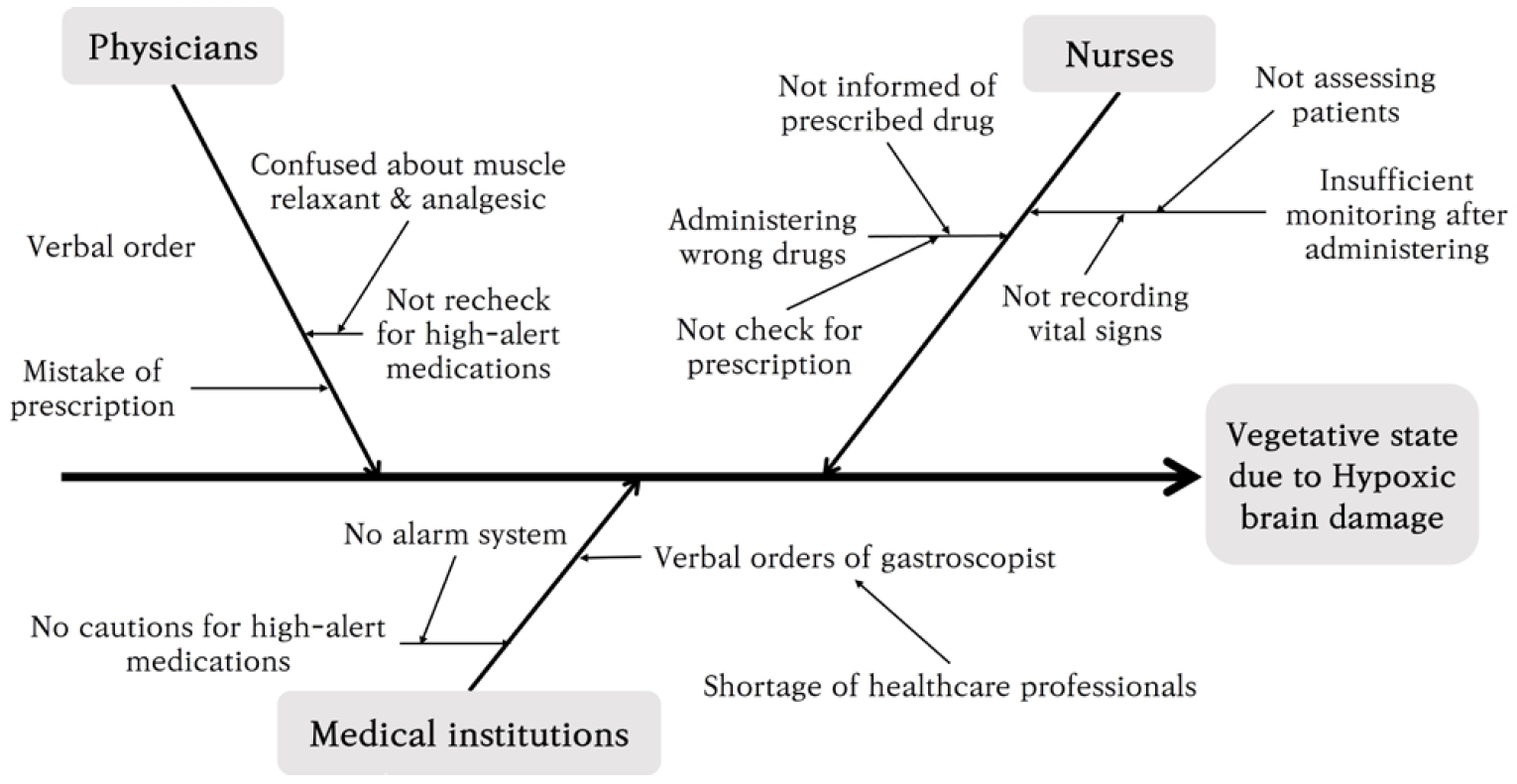
이 사건은 환자에게 저산소성 뇌손상으로 인한 의식장애 및 사지 장애의 식물인간 상태라는 중대한 결과를 초래하였는데, 그 근본원인을 의료진과 의료기관 차원에서 분석하여 Figure 2와 같이 제시하였다. 의료진 요인을 본다면 첫째, 의사는 고위험 의약품인 근이완제 및 신경근차단제인 베카론을 구두 처방하였다. 베카론과 같은 약물은 진정, 이완시키는 작용을 하므로 고위험 의약품으로 분류되고[29], 구두 처방이 아니라 전자의무기록 시스템을 통해 처방하였다면 시스템에서 한 차례 잘못된 처방에 대해 경고성 알림이 이루어졌을 가능성도 있다. 반드시 구두 처방이 필요한 경우가 아닌 상황에서는 구두 처방을 지양하고, 특히 고위험 의약품에 대해서는 더욱 주의를 기울여야 한다. 둘째, 간호사는 처방 약물을 곧바로 투여할 것이 아니라 투약을 준비하는 과정에서 해당 약물이 환자의 적응증에 해당하는지 재차 확인하고 주의사항을 숙지할 필요가 있다. 또한, 모든 투약 전 5 Right(Right Patient, Right Medication, Right Dose, Right Time, Right Route)를 정확하게 확인하여야 한다[30]. 셋째, 의료진은 특히 고위험 의약품 투약 후 환자 상태 변화 여부를 활력징후 측정 등을 통하여 면밀하게 관찰할 필요가 있다. 판결문에서 제시된 상황과 우리나라 임상 의료현장을 종합적으로 고려하여 본다면, 환자 수 대비 의료인력 수의 부족을 근본원인으로 추정할 수 있다. 의료기관의 규모, 일 평균 진료 환자 수 등 개별적이고 구체적인 상황별로 차이가 있을 수 있지만 이 사건에서는 마취통증의학과 의사가 상주하였다. 그렇다면, 해당 마취과 의사가 환자의 마취 및 그로부터의 회복 과정을 담당하므로 회복실에서 환자의 상태를 관찰하면서 환자에게 약물 처방을 해야 하지만, 담당의 A가 회복실에서 환자에게 약물을 구두로 처방하였다. 이는 전문 인력의 부족 혹은 부재하였거나 인력 배치와 업무 분담이 적절히 이루어지지 않았기 때문임을 추측할 수 있다. 또한 간호사 1인이 담당해야 하는 수가 많아 담당의 A의 처방에 대하여 투약 준비 과정에서 확인이 빠졌을 가능성이 존재한다. 이 사건 의료기관에는 구두 처방에 대한 명확한 지침이 없었거나 미흡하였을 것으로 추측된다. 응급이 아닌 상황에서 구두 처방 시에는 처방 후 이른 시일 안에 전자의무기록 시스템에 입력할 수 있도록 지침을 마련하고 고위험 의약품을 처방하고 투여할 시 전자의무기록 시스템에서 다시 한번 의사와 간호사가 확인하도록 하는 시스템을 구축할 수 있다(Figure 2).
2) 잠재적 위험 요인 관리 관련 수술 유형 대표사례
잠재적 위험 요인 관리 관련 수술 유형 환자안전사건의 대표사례는 서울서부지방법원 2018. 9. 19. 선고 2016가합38931 판결로 선정하였다. 아래는 판결문에 제시된 환자안전사건에 대한 정보를 시간의 흐름에 따라 정리한 사건 개요이다.
환아는 좌측 수신증으로 피고 병원 소아비뇨의학과에서 외래진료를 받던 중 고열로 2014. 7. 5. 응급실에 내원하였고, 수신증으로 인한 요로감염이 의심되어 입원하였다. 같은 달 8. 방광-요관 조영술, 같은 달 9. 신장 영상 검사를 받은 뒤 방광-요관 역류증 진단을 받고 수술이 계획되었다. 같은 달 11. 수술 전 혈압 110/76mmHg, 맥박 123회/분, 호흡수 28회/분 체온 37.1℃로 측정되었다. 같은 날 13:35경 전신 마취 하에 좌측 방광근 외봉법 및 디플럭스 주입 치료를 받기 시작하여 15:45경 수술 종료 후 회복실로 입실하였다. 당시 환아의 활력징후는 혈압 119/68mmHg, 맥박 120회/분, 호흡수 26회/분이었고, 산소를 마스크로 5L/분 공급하는 상태에서 산소포화도는 100%로 측정되었다. 피고 병원 간호사 A는 약 20분이 지난 16:05경 환아의 산소마스크를 제거하고 회복실에서 퇴실 조치하면서 환아의 부모와 조부모에게 환아를 깨우면서 병실로 이동하라고 설명하였다. 위 간호사 A는 당시 회복실 담당의 B에 환아의 퇴실 가능 여부를 확인하지는 않았다. 피고 병원 이송 직원은 환아의 부모 및 조부모와 함께 병실로 이동하였고, 16:15경 환아가 병동에 도착하여 병동 간호사 B가 환아의 상태를 확인하였는데 청색증을 보였고 자극에 반응이 없으며 맥박 촉진 또한 되지 않아 즉시 심폐소생술을 시행하였다. 피고 병원 의료진은 16:21경 환아에 대하여 기관 삽관을 시행하고 에피네프린(epinephrine, 심장 수축제)을 두 차례 투여하였다. 16:24경 심전도상 정상 리듬이 확인되었고, 16:28경 혈압은 93/67mmHg, 산소포화도는 92%로 나타난 환아는 중환자실로 전실 되어 기계환기 요법과 약물치료를 받았다. 환아의 동공반사는 정상이었고, 호명 시 눈을 뜨며 팔도 움직일 수 있었는데 22:49경 혈압이 저하되고 배뇨량이 감소하였으며 대사성 산증이 나타나기 시작하였다. 다음 날 09:56경 환아에게 부정맥이 생겨 심폐소생술과 제세동을 시행한 뒤 11:21경 체외막산소공급(Extracorporeal membrane oxygenation, ECMO)을 시행하였음에도 12:50경 뇌손상의 징후가 나타났다. 약 한 달 넘게 중환자 치료를 지속한 뒤 같은 해 8. 21. 일반병실로 전실하였고, 현재는 저산소성 뇌손상으로 인한 경직성 사지마비형 뇌성마비, 뇌전증, 인지장애 및 언어장애 상태이다.
환아 측은 피고 병원 의료진의 수술 전 사전 검사상 과실, 간호사 A의 회복실 조기 퇴실 상 과실, 회복실-병동 이동 중 1차 심정지를 발견하지 못한 과실, 병동 도착 후 응급조치 상 과실 및 설명의무 위반을 주장하였다. 법원은 환아의 주장 중 회복실 간호사 A의 회복실 조기 퇴실 상 과실과 피고 병원 의료진의 회복실-병동 이동 중 1차 심정지를 발견하지 못한 과실 부분은 인정하되, 나머지 주장은 이유가 없다고 판단하였다.
근접요인을 분석하기 위해 일련의 의료행위 중 어느 단계에서 사건이 일어났는지 분석한 결과 수술 후 회복단계에서 환자안전사건이 발생하였다. 연관된 인적 요인은 환자 또는 의료진 측 요인, 시스템적 요인은 기관의 지침 미비로 도출되었다.
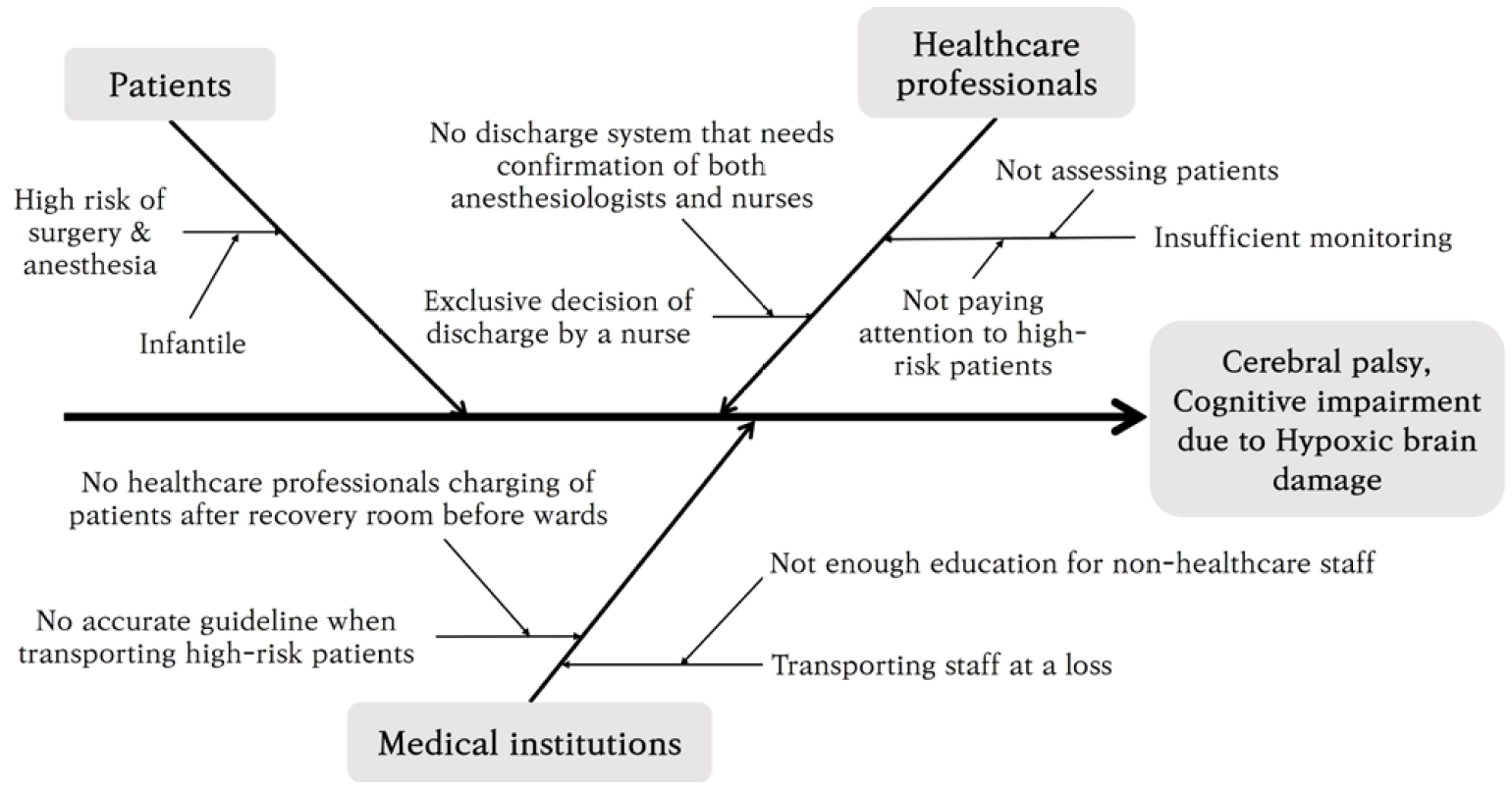
이 사건 환자안전사건으로 인하여 소아 환자에게 저산소성 뇌손상으로 인한 경직성 사지마비형 뇌성마비, 뇌전증, 인지장애 및 언어장애라는 영구장해가 발생하였다. 환자안전사건의 원인을 환자, 의료진, 의료기관 차원에서 분석하고 재발방지안을 각각 제시하였다. 첫째로, 환자 요인을 본다면 이 사건 환자는 태어난 지 6개월의 유아라는 특수성을 가지고 있다. 성인과 비교하면 상대적으로 수술 및 마취 위험도가 높은 환자군이다. 이러한 환자 측 요인은 사전에 방지하거나 위험을 낮출 수 있는 요인이 아니기 때문에 의료진과 의료기관에서 유아 환자에 대한 사건 재발 방지대책을 마련해야 한다. 둘째로, 의료진 요인을 살펴보고자 한다. 환자는 유아로 고위험군인 데다가 비뇨의학과 수술 중 전신 마취와 미추 마취를 함께 받았고, 수술 후 진통을 목적으로 통증 조절 기구를 통해 마약성 진통제를 투여받는 등 상당한 주의가 필요한 환자로 보인다. 간호사 A는 환자의 회복 여부를 독자적으로 판단하였고, 퇴실 조치하였다. 유사한 환자안전사건의 재발 방지를 위해서는 회복실 간호사 A는 유아에 맞는 엄밀한 회복실 퇴실 기준이 충족되었다고 하더라도 환자의 나이, 마취 정도 등을 종합적으로 고려하여 더욱 면밀하게 활력징후 등 상태를 확인하고, 회복실 담당의 B에 퇴실 가능 여부를 확인하여야 한다[31]. 셋째로, 의료기관 차원에서 환자안전사건의 원인을 분석해보면 회복실 간호사 A는 환자를 퇴실 조치하면서 환자의 가족, 이송 직원을 통해 병동으로 이동하게 하였다. 당시 환자가 수술 후 마취에서 완전하게 회복되었는지를 확인할 수 없을 뿐만 아니라 설사 회복되었다고 하더라도 나이, 마취 정도 등 위험 요인을 가지고 있는 환자이다. 이동 중 환자의 상태가 급격히 악화하거나 응급상황이 발생할 가능성이 있으므로 고위험군 환자의 경우 회복실에서 병동으로 이동할 시 최소한 한 명 이상의 의료인이 동행하여야 한다는 지침이 마련되어야 한다. 다만 의료기관의 상황에 따라 모든 고위험군 환자의 이동 시에 의료인의 동행이 어렵다면, 이동형 환자 모니터를 적용하고 이송 직원을 교육할 필요가 있다. 그리고 회복실 간호사 A와 담당의 B가 별개로 환아의 상태를 확인하고 퇴실 가능 여부를 확인하기보다는 태블릿 PC 등을 통해 간호사는 환자의 활력징후를 측정하여 퇴실 기준을 충족하였는지 기록하고, 의사는 환자의 상태를 직접 확인하여 퇴실 처방을 내리는 등 실시간으로 환자 상태와 진행 상황을 공유하는 체계가 마련된다면 효율적이고 안전한 퇴실이 이루어질 것이다(Figure 3).
IV. 고찰
이 연구에서는 2014년부터 2018년까지 5년간 우리나라 각급 법원에 접수된 의료소송 판결문을 바탕으로 총 93건의 간호 관련 환자안전사건의 일반적 및 간호 관련 특성을 파악하고, 2건의 대표사례를 선정하여 근본원인을 중심으로 질적 내용분석을 시행, 그에 따른 재발방지안을 제시하였다.
이 연구에서 환자에게 발생한 위해 정도는 사망과 영구적인 손상 또는 부작용이 대부분을 차지하였는데, 이는 환자안전사건으로 인해 재산상 손해가 발생하여야 하는 의료소송 판결문의 특성이 반영된 결과로 해석할 수 있다. 이 연구와 더불어 의료소송 판결문을 대상으로 분석한 연구[32]에서 제시한 환자에게 발생한 위해 정도가 의료기관 내 자체적인 환자안전보고시스템 등을 분석한 연구에서 제시한 환자의 위해 정도보다[18,33] 다소 크다고 보인다. 이번 연구에서는 환자에게 나타난 위해 정도가, 사망이 53.8%로 가장 많았는데 이는 미국 마취전문간호사에게 제기된 위해사건 123건을 마취전문간호사협회의 의료소송 자료집에서 추출 및 분석한 연구에서 사망이 38.2%로 가장 많았던 결과와 유사하였다[32]. 환자의 위해 정도가 큰 사건은 발생 직후 의료진과 의료기관의 대응이 매우 중요하며, 환자 및 보호자 측에 사건 발생 알림, 유감 표현, 추후 계획 설명, 재발방지 약속 등 환자안전사건을 공개하고 소통하는 ‘환자안전사건 소통하기(Disclosure of patient safety incident)[34]’를 수행할 필요가 있다. 이를 통해 환자, 의료진 모두의 피해를 최소화하고 신뢰 관계를 회복하여 의료분쟁으로의 진행을 막는 효과 또한 얻을 수 있다[35].
이 연구에서 간호 관련 환자안전사건의 다빈도 유형은 투약, 수술 순이었다. 중국 후베이성의 2개 수련병원에서 발생한 간호행위와 직·간접적으로 관련이 있는 환자안전사건 141건을 분석한 결과, 관련 간호행위는 투약이 22.6%로 가장 빈도가 높아 이번 연구와 유사하였다[18]. 또한, 일본의 가정방문간호사들이 자발적으로 보고한 환자안전사건을 분석한 연구에서는 주요하게 발생한 환자안전사건이 낙상(43.9%), 투약(25.2%) 순으로 나타나, 의료기관과 가정이라는 차이로 다소 다른 점은 있으나 투약이 큰 부분을 차지한다는 점은 유사하였다[33]. 이는 우리나라의 환자안전보고학습시스템에 가장 많이 보고되는 환자안전사건 유형 순서 또한 투약, 낙상으로, 이번 연구의 결과와 맥락을 같이 한다[3]. 국가별, 의료기관 종별, 간호부서별로 다빈도 환자안전사건 유형은 다를 수 있다. 하지만 의료기관 내 자체 보고 혹은 연구를 통해 학·협회 차원의 다빈도 환자안전사건 유형별로 기여 요인, 근본원인 등에 따른 재발 방지대책 등에 대한 논의와 환류가 필요하다. 특히 이러한 논의와 환류가 원활하게 이루어지기 위해서는 국가 차원의 긍정적인 환자안전문화 조성이 필요하고, 이는 환자안전사건 재발 방지에 크게 이바지할 것으로 기대한다.
이번 연구에서 분석한 환자안전사건 관련 간호행위 중 가장 빈도가 높은 행위는 대상자 상태 모니터링, 시술이나 검사 전·중·후 간호 등을 포함하는 잠재적 위험 요인 관리였다. 또한 간호 관련 환자안전사건의 대표사례를 선정하여 질적 분석한 결과, 간호사 개인의 측면으로는 환자 상태에 대한 미흡한 경과 관찰로 인해 환자안전사건이 발생하였음을 확인하였다. 간호사는 마취, 수술, 검사 등 환자의 상태에 변화할 때마다 이를 사정하고 기록하여야 한다[36]. 의료기관과 관련하여서는 기관 내 환자안전사건이 발생할 위험이 큰 약물, 상황 등에 대한 지침의 수립 및 공유와 더불어 지침에 대한 교육 등을 실시할 필요가 있다. 또한, 학·협회 차원에서는 효과가 인정된 간호에 대한 인식을 제고하고 근거와 실무의 격차를 줄임으로써 근거기반 간호의 실무 적용을 위한 노력 등을 통해 환자안전사건의 발생을 예방하고 간호의 질을 제고할 필요가 있다[37].
개인적 요인과 관련하여 환자안전사건의 재발 방지를 위해 간호사들이 주의하고 노력할 뿐만 아니라 기관 그리고 정부 차원에서 인력 부족으로 인한 환경적 요인을 고려하여 대책을 마련할 필요가 있다. 특히 이번 연구에서 사건 발생 간호부서는 일반병동이 가장 많았는데(26.9%), 상급종합병원의 실제 간호사 대 환자 비는 1:9.3이었고, 병원급 의료기관의 경우 1:10.4였다[38]. 간호사 인력 배치 수준과 환자의 건강 결과에 대한 선행연구들에 따르면 간호인력 확보 및 배치 수준이 높을수록 직접 간호 시간이 증가하고[39], 이는 환자안전과 간호의 질에 큰 영향을 미친다[40]. 간호 인력 부족 문제를 해결하기 위한 방안 중 하나로 전국적으로 많은 4년제 간호학과가 개설되어 2022년 기준 약 23,362명의 간호사가 배출되었지만[41], 면허 간호사 중 실제 보건의료기관에서 임상간호사로 활동하고 있는 간호사는 2021년 기준 약 47.1%에 그친다[11]. 이에 단순히 간호사 인력의 절대적인 수를 늘리는 것이 아닌 적정한 간호사 인력 배치 수준 유지 및 간호의 질 향상 측면까지 고려한 정부 차원의 노력이 필요하다. 특히 간호사 고유의 지식, 기술을 바탕으로 그 전문적인 역할을 규명하고, 날로 증가하는 보건의료 수요에 맞추어 효율적으로 활용할 수 있는 보건의료시스템을 만들어 나가는 등[42]의 현재 간호사로 근무하고 있는 간호사가 오래 의료현장에서 근무할 수 있는 방안을 고민하여야 한다. 또한, 의료법 시행 규칙 제38조(의료인 등의 정원)는 의료기관에 두어야 하는 간호사 정원을 규정하고 있는데 이는 1962년 제정된 이후로 개정된 바가 없다. 1999년 11월부터 의료기관에 적정한 간호사 인력을 확보하기 위한 정책으로 재정적 유인책이라고 할 수 있는 ‘입원환자 간호관리료 차등제’를 도입하여 시행하고 있다[43]. 간호사 인력 법적 기준에 대한 선행 연구에서는 요양병원의 법적 기준 충족률이 매우 높은 것을 확인하여, 간호관리료 차등제의 기본등급을 의료법 규정의 기준으로 설정하고, 이를 준수하지 않으면 감산하는 폭을 늘려 의료기관의 충족률을 높이는 방안을 제시하였다[43].
이 연구 대상은 의료소송 판결문 중 과실이 인정된 사례이다. 따라서 이 연구에서는 위해사건만을 분석하였고, 근접오류, 무해사건은 분석하지 않았다. 이러한 한계점으로 인해 우리나라 임상 의료현장의 모든 간호 관련 환자안전사건의 현황 및 특성과는 차이가 존재할 수 있다. 또한 의료소송 판결문은 사건의 개요를 제시하고 당사자들의 주장에 따른 법리적인 판단을 기재한 법률문서로써 판결문에 포함된 정보만으로 해당 환자안전사건에 대한 정확한 사실 관계 및 기여 요인까지 파악하기에는 어려움이 있었다.
이러한 제한점에도 불구하고 이 연구에서는 의료소송까지 진행된 사건들을 분석함으로써 제한적이나마 간호 관련 환자안전사건의 현황 및 특성을 제시했다는 데에 의의가 있다. 또한, 이 연구에서 실제 발생하였던 환자안전사건의 질적 내용분석을 통해 파악한 임상 현장에서 개선해야 할 시스템적 요인과 제시한 재발방지안 등이 향후 간호 관련 환자안전사건 대응책 수립에 활용될 것으로 기대한다.
이 연구뿐만 아니라 국내의 경우 의료소송 판결문 분석 연구는 다수 존재하지만[21,22,44-47], 연구자료의 제한 및 비공개 등으로 인하여 구체적 내용분석 등을 포함한 환자안전사건 분석연구는 아직 미흡한 실정이다. 핀란드에서는 2006년에 개발된 환자안전보고학습시스템인 ‘HaiPro’를 활용하여 환자안전사건과 관련된 진료기록을 분석하였고[48], 영국에서는 ‘Medical Protection Society’라는 비영리단체의 일반의원의 자료를 사용하여 진단검사시스템과 관련된 환자안전사건에 관한 연구를 수행하였다[49]. 추후 우리나라에서도 환자안전사건과 관련한 충분한 자료를 활용하여 내용분석 및 재발 방지대책을 마련할 필요가 있는데, 이를 위해서는 한국의료분쟁조정중재원, 중앙환자안전센터, 한국소비자원 등 관련 기관의 긴밀한 협력이 필요하다. 그리고 다양한 자료와 방법을 통해 간호 분야를 포함한 환자안전사건 분석이 이루어져야 할 필요가 있다.
V. 결론
간호 관련 환자안전사건의 재발을 방지하기 위해서는 간호사 개인, 의료기관, 국가가 함께 노력하여야 한다. 간호사 개인적 차원에서는 수술, 시술, 검사 등과 같이 환자의 상태에 변화를 가져올 만한 사항이 있기 전, 후 환자 상태 모니터링에 주의를 기울일 필요가 있다. 의료기관적 차원에서는 기관의 실정에 맞게 응급상황에 대비한 지침을 수립하여야 하고, 각종 지침 및 체계의 주기적 점검을 통해 미흡한 부분을 정비하여야 한다. 또한, 의사-간호사 간 부적절한 업무 위임을 규제하고, 의료인 대상 환자안전사건 재발 방지를 위한 교육 및 훈련을 다양한 방법으로 실시할 필요가 있다. 국가적 차원에서는 간호의 질 향상을 통한 환자 안전의 확보 차원에서 임상 간호사 수의 증가와 간호사 처우 개선을 위한 방안을 활발하게 논의하여야 한다.
Notes
Funding
This study was supported by the Hanmaeum scholarship of the Seoul Nurses Association.
Conflict of Interest
None
Disclosure
This article is a revised version of M.J.K.'s master’s thesis, where S.Y.K. and W.L. contributed equally.